Phổi có hai hệ thống tuần hoàn, một áp suất cao, là hệ tuần hoàn lưu lượng thấp và một áp suất thấp, là hệ tuần hoàn lưu lượng cao. Hệ tuần hoàn áp suất cao, lưu lượng thấp cung cấp máu động mạch hệ thống đến khí quản, cây phế quản (bao gồm các tiểu phế quản tận), các mô nâng đỡ của phổi và lớp áo ngoài (ngoại mạc [adventitia]) của các động mạch và tĩnh mạch phổi. Các động mạch phế quản (bronchial arteries), mà là các nhánh của động mạch chủ ngực, cấp máu hầu hết máu động mạch hệ thống này ở một áp suất mà chỉ hơi thấp hơn so với áp suất động mạch chủ.
Hệ tuần hoàn áp suất thấp, lưu lượng cao cung cấp máu tĩnh mạch từ tất cả các phần của cơ thể đến các mao mạch phế nang, nơi mà oxygen (O2) được thêm vào và carbon dioxide (CO2) được loại bỏ. Động mạch phổi (pulmonary artery), mà nhận máu từ thất phải, và các nhánh động mạch của nó mang máu đến các mao mạch phế nang cho sự trao đổi khí, và các tĩnh mạch phổi (pulmonary veins) sau đó đưa máu vào nhĩ trái để được bơm đi bởi thất trái qua tuần hoàn hệ thống.
Trong loạt bài viết này, chúng ta sẽ bàn đến các khía cạnh chuyên biệt của tuần hoàn phổi mà quan trọng đối với sự trao đổi khí trong các phổi.
Giải phẫu sinh lý của hệ thống tuần hoàn phổi
Các mạch máu phổi. Động mạch phổi mở rộng chỉ 5 centimeters tính từ đỉnh của thất phải và sau đó phân chia thành các nhánh chính phải và trái mà cấp máu đến các phổi tương ứng.
Động mạch phổi có một độ dày thành chỉ bằng một phần ba so với động mạch chủ. Các nhánh động mạch phổi thì ngắn và tất cả các động mạch phổi, ngay cả các động mạch nhỏ và các tiểu động mạch, có các đường kính lớn hơn so với các động mạch hệ thống tương ứng. Đặc điểm này, kết hợp với việc các mạch máu thì mỏng và có thể giãn nở, làm cho cây động mạch phổi có một dung suất lớn, trung bình là gần 7 ml/mm Hg, mà tương tự với của toàn bộ cây động mạch hệ thống. Dung suất lớn này cho phép các động mạch phổi chứa thể tích nhát bóp của thất phải.
Các tĩnh mạch phổi, giống như các động mạch phổi, thì cũng ngắn. Chúng ngay lập tức đổ dòng máu thoát ra vào trong nhĩ phải.
Các mạch máu phế quản. Máu cũng chảy đến các phổi qua các động mạch phế quản nhỏ mà có nguồn gốc từ tuần hoàn hệ thống, chiếm 1% đến 2% của tổng cung lượng tim. Máu động mạch phế quản này là máu được oxygen hóa, ngược lại với máu deoxygen hóa một phần trong các động mạch phổi. Nó được cung cấp cho các mô nâng đỡ của phổi, bao gồm mô liên kết, vách và các phế quản lớn và nhỏ. Sau khi máu phế quản và động mạch này đi qua các mô liên kết, nó đổ vào trong các tĩnh mạch phổi và đi vào trong nhĩ trái, chứ không đi quay lại nhĩ phải. Vì thế, dòng máu vào trong nhĩ trái và đường ra thất trái thì nhiều hơn khoảng 1% đến 2% so với đường ra của thất phải.
Các mạch bạch huyết. Các mạch bạch huyết xuất hiện trong tất cả các mô liên kết nâng đỡ của phổi, bắt đầu trong các khoảng kẽ mô liên kết mà bao quanh các tiểu phế quản tận, đi đến rốn phổi và sau đó chủ yếu vào trong ống bạch huyết ngực phải (right thoracic lymph duct). Các chất nhất định đi vào trong các phế nang thì một phần được loại bỏ bởi các mạch bạch huyết này, và protein huyết tương thoát khỏi các mao mạch phổi cũng được loại bỏ khỏi các mô phổi, bằng cách đó, giúp ngăn cản phù phổi.
Các áp suất trong hệ thống phổi
Các áp suất trong thất phải. Các đường cong mạch áp suất của thất phải và động mạch phổi được thể hiện trong phần dưới của Hình 1. Các đường cong này thì tương phản với đường cong áp suất động mạch chủ cao hơn được thể hiện trong phần trên của hình. Áp suất tâm thu bình thường trong thất phải trung bình là khoảng 25 mm Hg, và áp suất tâm trương trung bình khoảng 0 đến 1 mm Hg, các giá trị mà chỉ bằng khoảng một phần năm của thất trái.
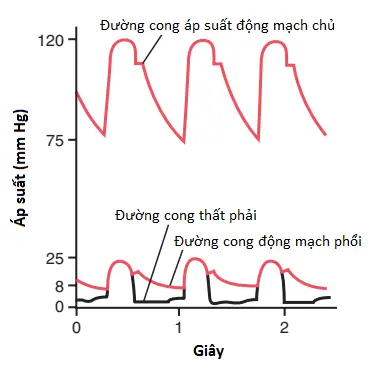
Các áp suất trong động mạch phổi. Trong suốt quá trình tâm thu, áp suất trong động mạch phổi về bản chất bằng với áp suất trong thất phải, như cũng được thể hiện trong Hình 1. Tuy nhiên, sau khi van động mạch phổi đóng ở cuối kỳ tâm thu, áp suất tâm thất giảm một cách thẳng đứng, ngược lại, áp suất động mạch phổi giảm chậm hơn khi máu chảy qua các phổi.
Như được thể hiện trong Hình 2, áp suất động mạch phổi tâm thu bình thường trung bình là khoảng 25 mm Hg ở người, áp suất động mạch phổi tâm trương là khoảng 8 mm Hg và áp suất động mạch phổi trung bình là 15 mm Hg.
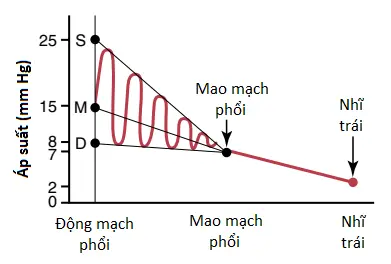
Áp suất mao mạch phổi. Áp suất mao mạch phổi trung bình, như được sơ đồ hóa trong Hình 2, là khoảng 7 mm Hg. Tầm quan trọng của áp suất mao mạch thấp này được bàn đến chi tiết trong loạt bài viết liên quan đến các chức năng trao đổi dịch của các mao mạch phổi.
Các áp suất nhĩ trái và tĩnh mạch phổi. Áp suất trung bình trong nhĩ trái và các tĩnh mạch phổi chính trung bình là khoảng 2 mm Hg ở người đang nằm, thay đổi từ thấp đến 1 mm Hg đến cao đến 5 mm Hg. Thường sẽ không thích hợp để đo áp suất nhĩ trái của một người sử dụng một thiết bị đo trực tiếp bởi vì khó có thể đưa ống thông qua các buồng tim vào trong nhĩ trái. Tuy nhiên, áp suất nhĩ trái có thể được ước tính với độ chính xác trung bình bằng cách đo áp suất được gọi là áp suất phổi chêm (pulmonary wedge pressure). Áp suất này được đo bằng cách đặt một ống thông đầu tiên qua một tĩnh mạch ngoại vi đến nhĩ phải, sau đó, qua bên phải tim và qua động mạch phổi vào trong một trong số các nhánh nhỏ của động mạch phổi, và cuối cùng đẩy ống thông cho đến khi nó chêm chặt vào trong nhánh nhỏ.
Áp suất được đo thông qua ống thông, được gọi là “áp suất chêm” (wedge pressure) là khoảng 5 mm Hg. Bởi vì tất cả lưu lượng máu được ngừng lại trong động mạch chêm nhỏ và bởi vì các mạch máu mở rộng từ động mạch này tạo ra một sự kết nối trực tiếp với các mao mạch phổi nên áp suất chêm này thường chỉ cao hơn 2 đến 3 mm Hg so với áp suất nhĩ trái. Khi áp suất nhĩ trái tăng đến các giá trị cao, áp suất chêm phổi cũng tăng lên. Vì thế, các sự đo áp suất chêm có thể được sử dụng để ước tính các sự thay đổi trong áp suất mao mạch phổi và áp suất nhĩ trái ở những bệnh nhân mắc suy tim sung huyết.
Thể tích máu của các phổi
Thể tích máu của các phổi là khoảng 450 ml, khoảng 9% của tổng thể tích máu trên toàn bộ hệ thống tuần hoàn. Gần 70 ml thể tích máu phổi này là nằm trong các mao mạch phổi; phần còn lại được phân chia gần bằng nhau giữa các động mạch phổi và các tĩnh mạch phổi.
Các phổi đóng vai trò như là một hồ tích trữ máu. Dưới các tình trạng sinh lý và bệnh lý khác nhau, lượng máu trong các phổi có thể thay đổi từ ít đến một nửa bình thường lên đến hai lần so với bình thường. Ví dụ, khi một người thổi không khí ra nhiều đến nỗi áp suất cao được hình thành trong các phổi, như khi thổi kèn trumpet, nhiều đến 250 ml máu có thể được đẩy từ hệ thống tuần hoàn phổi vào trong hệ thống tuần hoàn hệ thống. Ngoài ra, sự mất của máu khỏi tuần hoàn hệ thống bởi chảy máu có thể được đền bù một phần bởi sự chuyển tự động máu từ các phổi vào trong các mạch máu hệ thống.
Bệnh tim có thể chuyển máu từ tuần hoàn hệ thống đến tuần hoàn phổi. Suy yếu phía bên trái của tim hay sức cản đối với lưu lượng máu tăng lên qua van hai lá do hẹp van hai hai lá hay trào ngược van hai lá, đôi khi làm tăng thể tích máu phổi, đôi khi làm tăng thể tích máu phổi nhiều đến 100% và gây ra các sự tăng lên lớn trong các áp suất mạch máu phổi. Bởi vì thể tích của tuần hoàn hệ thống gấp khoảng chín lần so với hệ thống phổi nên một sự chuyển máu từ một hệ thống đến hệ thống còn lại ảnh hưởng đến tuần hoàn phổi một cách đáng kể nhưng thường chỉ có các tác động tuần hoàn hệ thống nhẹ.
Lưu lượng máu qua các phổi và sự phân bố của nó
Lưu lượng máu qua các phổi về bản chất là bằng với cung lượng tim. Vì thế, các yếu tố mà kiểm soát cung lượng tim – chủ yếu là các yếu tố ngoại vi, như được bàn đến trong loạt bài viết trước – cũng kiểm soát lưu lượng máu phổi. Dưới hầu hết các tình trạng, các mạch máu phổi đóng vai trò như là các ống có thể giãn nở mà giãn ra với sự tăng áp suất và hẹp đi với sự giảm áp suất. Để cho sự thông khí đầy đủ của máu xảy ra thì máu phải được phân bố đến các phân thùy của phổi, nơi mà các phế nang được oxygen hóa nhiều nhất. Sự phân bố này được đạt được bởi cơ chế sau.
Oxygen phế nang giảm làm giảm lưu lượng máu phế nang cục bộ và điều hòa sự phân bố lưu lượng máu của phổi. Khi nồng độ O2 trong không khí của các phế nang giảm xuống bên dưới mức bình thường, đặc biệt là khi nó giảm xuống bên dưới 70% so với bình thường (nghĩa là, <73 mm Hg PO2), các mạch máu kế cận co lại (Hình 3) và có thể làm tăng sức cản mạch máu nhiều hơn năm lần ở các mức O2 cực kỳ thấp. Tác động này thì đối nghịch với tác động được quan sát thấy trong các mạch máu hệ thống, khi mà làm giãn chứ không phải làm co trong đáp ứng với các mức O2 thấp. Mặc dù các cơ chế mà làm tăng cường sự co mạch phổi trong suốt quá trình hạ oxygen thì không hoàn toàn được hiểu nhưng nồng độ O2 thấp có thể có các tác động sau: (1) kích thích sự giải phóng của, hoặc tăng sự nhạy cảm với, các chất gây co mạch như endothelin hay các gốc oxygen phản ứng; hay (2) giảm sự giải phóng của một chất giãn mạch, như nitric oxide, từ mô phổi.
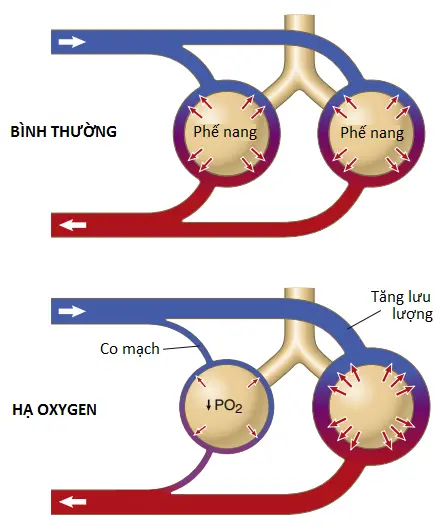
Một số nghiên cứu đã cho thấy rằng hạ oxygen có thể cảm ứng sự co mạch một cách trực tiếp bởi sự ức chế của các kênh kali nhạy cảm oxygen trong các màng tế bào cơ trơn mạch máu phổi. Với các áp suất riêng phần oxygen thấp, các kênh này bị chặn, dẫn đến sự khử cực của màng tế bào và sự hoạt hóa của các kênh canxi và gây ra dòng vào của các ion canxi. Sự tăng lên của nồng độ canxi sau đó gây ra sự co của các động mạch nhỏ và các tiểu động mạch.
Sư tăng lên trong sức cản mạch máu phổi như là kết quả của nồng độ O2 thấp có chức năng quan trọng trong việc phân bố lưu lượng máu nơi mà sẽ có hiệu quả nhất. Nghĩa là, nếu một số phế nang được thông khí kém và có một nồng độ O2 thấp thì các mạch máu cục bộ sẽ co. Sự co này làm cho máu chảy qua các khu vực khác của các phổi mà được thông khí tốt hơn, vì thế, cung cấp một hệ thống kiểm soát tự động trong việc phân bố lưu lượng máu đến các khu vực phổi tỷ lệ với các áp suất O2 phế nang của chúng.
Tác động của các gradient áp suất thủy tĩnh trong các phổi lên lưu lượng máu phổi vùng
Trong một loạt bài viết trước, chúng ta đã chỉ ra là áp suất máu trong bàn chân của một người đang đứng có thể nhiều hơn đến 90 mm Hg so với áp suất ở mức tim. Sự khác biệt này được gây ra bởi áp suất thủy tĩnh (hydrostatic pressure) – nghĩa là, bởi trọng lượng máu trong các mạch máu. Nhưng với một mức độ ít hơn, cùng tác động cũng xảy ra trong các phổi. Ở người trưởng thành đứng thẳng, điểm thấp nhất trong các phổi bình thường nằm ở khoảng 30 cm bên dưới điểm cao nhất, điều này cho thấy một sự chênh lệch 23 mm Hg, khoảng 15 mm Hg trong số đó là bên trên tim và 8 mm Hg là bên dưới tim. Nghĩa là, áp suất động mạch phổi trong phần trên cùng của phổi của một người đang đứng là khoảng 15 mm Hg thấp hơn áp suất động mạch phổi ở mức tim, và áp suất trong phần dưới cùng của các phổi là cao hơn khoảng 8 mm Hg.
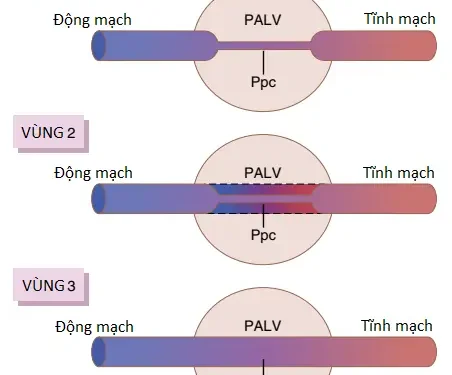
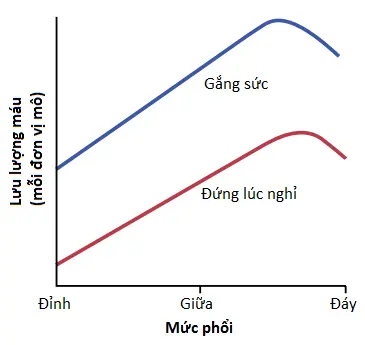
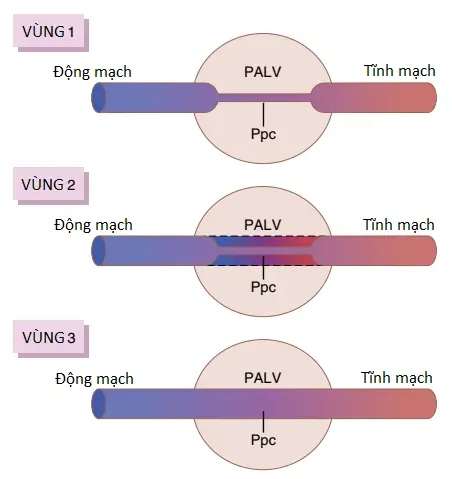
Các sự chênh lệch áp suất như vậy có các tác động nền tảng lên lưu lượng máu qua các khu vực khác nhau của các phổi. Tác động này được trình bày bởi đường cong bên dưới trong Hình 4, mà phản ánh lưu lượng máu trên mỗi đơn vị mô phổi ở các mức khác nhau của phổi ở người đứng thẳng. Chú ý rằng ở tư thế đứng thẳng lúc nghỉ, có một ít lưu lượng máu trong đỉnh của phổi nhưng lưu lượng máu trong đáy phổi nhiều hơn khoảng năm lần. Để giúp giải thích các sự khác biệt này, phổi thường được mô tả khi được chia thành các vùng, như được thể hiện trong Hình 5. Trong mỗi vùng, các kiểu lưu lượng máu thì hoàn toàn khác nhau.
Các bạn xem thêm bài viết mới trên Facebook tại đây nhé: https://www.facebook.com/profile.php?id=61550892771585
Các bạn xem lại bài viết trước tại đây nhé: https://docsachxyz.com/thong-khi-phoi-phan-3/
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!