Các nguyên nhân tử vong sau tắc mạch vành cấp
Các nguyên nhân thường gặp nhất của tử vong sau nhồi máu cơ tim cấp là: (1) giảm cung lượng tim; (2) ứ máu trong các mạch máu phổi và sau đó tử vong do phù phổi; (3) rung tim; và đôi khi (4) vỡ tim.
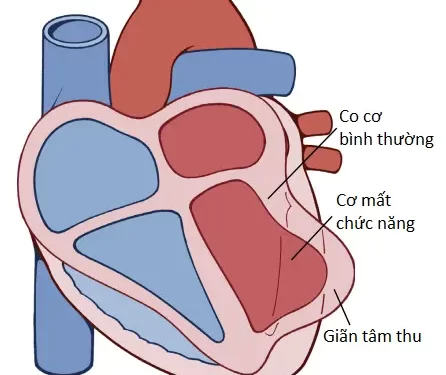
Cung lượng tim giảm – phình tâm thu và shock tim. Khi một số trong các sợi cơ tim không thực hiện chức năng và các sợi cơ tim khác thì quá yếu để co cơ với lực lớn thì khả năng bơm máu tổng quan của tâm thất bị ảnh hưởng sẽ giảm tương ứng. Sức bơm máu tổng quan của tim bị nhồi máu thường bị giảm nhiều hơn chúng ta tưởng do một hiện tượng được gọi là phình tâm thu (systolic stretch), được thể hiện trong Hình 1. Nghĩa là, khi các phần cơ tâm thất bình thường co lại thì phần thiếu máu của cơ tim, bất kể là đã chết hay đơn giản là mất chức năng, thay vì co cơ thì lại bị đẩy ra phía ngoài bởi áp suất tăng lên bên trong tâm thất. Vì thế, hầu hết lực bơm máu của tâm thất bị mất đi bởi sự phồng lên của khu vực cơ tim không thực hiện chức năng.

Khi tim trở nên không còn khả năng co cơ với đủ lực để bơm đủ máu vào trong cây động mạch ngoại vi thì suy tim và chết các mô ngoại vi xảy ra do thiếu máu ngoại vi. Tình trạng này, được gọi bởi các thuật ngữ “coronary shock” (shock vành), “cardiogenic shock” (shock do tim), “cardiac shock” (shock tim) hay “low cardiac output failure” (suy tim cung lượng thấp), sẽ được bàn luận kỹ hơn trong loạt bài viết tiếp theo nhé. Shock tim hầu như luôn luôn xảy ra khi hơn 40% thất trái bị nhồi máu và tử vong xảy ra ở hơn 70% bệnh nhân một khi shock tim phát triển.
Ứ máu trong hệ thống tĩnh mạch của cơ thể. Khi tim không bơm máu đi thì máu sẽ bị ứ lại trong các tâm nhĩ và trong các mạch máu của các phổi hoặc trong tuần hoàn hệ thống. Điều này dẫn đến các áp suất mao mạch tăng lên, đặc biệt là trong các phổi.
Ứ máu trong các tĩnh mạch thường gây ra ít vấn đề trong suốt vài giờ đầu sau một nhồi máu cơ tim. Thay vào đó, các triệu chứng sẽ phát triển sau một vài ngày bởi vì sự suy giảm cung lượng tim nặng một cách nhanh chóng dẫn đến suy giảm lưu lượng máu đến các thận. Sau đó, các thận không thể bài tiết đủ nước tiểu. Điều này dần dần làm tăng tổng thể tích máu và vì thế, dẫn đến các triệu chứng sung huyết. Kết quả, nhiều bệnh nhân, những người mà dường như đang trở nên tốt hơn trong suốt vài ngày đầu tiên sau khởi phát suy tim sẽ đột ngột trải qua phù phổi cấp và thường sẽ tử vong trong vòng một vài giờ sau sự xuất hiện của các triệu chứng phổi ban đầu.
Sự rung của các tâm thất sau nhồi máu cơ tim. Ở nhiều người mà tử vong do tắc mạch vành, tử vong xảy ra bởi vì rung thất đột ngột. Nguy cơ phát triển rung thì đặc biệt cao sau một nhồi máu lớn, nhưng rung đôi khi có thể xảy ra sau các tắc nghẽn nhỏ nữa. Một số bệnh nhân mắc thiểu năng vành mạn tính chết đột ngột do rung mà không có bất cứ nhồi máu cấp nào.
Rung thường dễ xảy ra nhất trong suốt hai giai đoạn đặc biệt nguy hiểm sau nhồi máu vành. Giai đoạn đầu tiên là trong suốt 10 phút đầu sau khi nhồi máu xảy ra. Sau đó, có một khoảng thời gian ngắn tương đối an toàn, tiếp theo là một giai đoạn kích thích tim thứ hai bắt đầu sau 1 giờ hoặc trễ hơn và kéo dài trong vài giờ tiếp theo. Rung cũng có thể xảy ra nhiều ngày sau nhồi máu nhưng ít có khả năng xảy ra sau đó.
Có ít nhất 4 yếu tố liên quan đến khả năng gây rung tim như sau:
1. Sự mất cấp máu cấp tính đối với cơ tim gây ra sự cạn kiệt kali nhanh đối với cơ thiếu máu. Điều này cũng làm tăng nồng độ kali trong các dịch ngoại bào quanh các sợi cơ tim. Các thực nghiệm tiêm kali vào trong hệ thống mạch vành đã cho thấy rằng một sự tăng nồng độ kali ngoại bào sẽ làm tăng tính kích thích của cơ tim và vì thế, tăng khả năng mắc rung.
2. Thiếu máu cơ tim gây ra một dòng điện chấn thương (injury current), đã nói đến trong các bài viết trước trong mối liên hệ với các điện tâm đồ ở những bệnh nhân mắc nhồi máu cơ tim cấp. Nghĩa là, cơ nhồi máu thường không thể tái cực hoàn toàn màng của nó sau một nhịp tim, và vì thế, mặt ngoài của cơ này vẫn tích điện âm so với màng cơ tim bình thường ở bất cứ đâu khác trong tim. Vì thế, dòng điện sẽ chạy từ vùng thiếu máu này của tim đến vùng bình thường và có thể kích thích các xung động bất thường, điều này có thể gây ra rung.
3. Các phản xạ giao cảm mạnh mẽ thường phát triển sau một nhồi máu lớn, chủ yếu là bởi vì tim không thể bơm một thể tích máu đủ vào trong cây động mạch, điều mà dẫn đến huyết áp giảm. Sự kích thích giao cảm này cũng làm tăng tính kích thích của cơ tim và bằng cách đó, có khuynh hướng gây ra rung.
4. Sự yếu cơ tim gây ra bởi nhồi máu cơ tim thường làm cho tâm thất giãn quá mức. Sự giãn quá mức này làm tăng chiều dài đường dẫn truyền đối với sự dẫn truyền xung động trong tim và thường tạo ra các con đường dẫn truyền bất thường quanh vùng nhồi máu của cơ tim. Cả hai tác động này có khuynh hướng làm phát triển các chuyển động vòng (circus movements) bởi vì, như đã nói đến trong các bài viết trước, sự kéo dài quá mức của các con đường dẫn truyền trong các tâm thất cho phép các xung động vào lại cơ mà đã thoát khỏi tình trạng trơ, bằng cách đó, khởi phát một chu kì chuyển động vòng của kích thích mới và tạo ra sự liên tục của quá trình.
Vỡ vùng nhồi máu. Trong suốt ngày đầu hoặc lâu hơn sau một nhồi máu cấp thì sẽ có một nguy cơ nhỏ vỡ phần nhồi máu của tim, nhưng một vài ngày sau, các sợi cơ tim đã chết bắt đầu thoái hóa và thành tim bị căng ra rất mỏng. Khi điều này xảy ra, cơ tim chết phình ra phía ngoài đến một mức độ nghiêm trọng theo mỗi sự co cơ tim và sự phình tâm thu này trở nên ngày càng nhiều cho đến khi vỡ tim xảy ra. Một trong số các phương pháp được sử dụng để đánh giá tiến triển nhồi máu cơ tim nặng đó là sự ghi lại hình ảnh của tim bằng siêu âm tim, chụp hình ảnh cộng hưởng từ (MRI) hoặc cắt lớp vi tính (CT), bất kể mức độ của phình tâm thu đang nặng hơn.
Khi một tâm thất vỡ, sự mất máu vào trong khoang ngoại tâm mạc gây ra sự phát triển nhanh của tình trạng chèn ép tim (cardiac tamponade) – nghĩa là, sự đè ép tim từ phía ngoài bởi máu tích tụ trong khoang ngoại tâm mạc. Bởi vì sự đè ép này của tim, máu không thể chảy vào trong nhĩ phải và bệnh nhân chết do sự giảm cung lượng tim đột ngột.
Các giai đoạn hồi phục sau nhồi máu cơ tim cấp
Phía trên trái của Hình 2 cho thấy các tác động của tắc mạch vành cấp ở một bình nhân có một vùng cơ thiếu máu nhỏ; sang bên phải là một quả tim với một diện tích nhồi máu lớn. Khi vùng nhồi máu nhỏ, ít hoặc không có sự chết của các tế bào cơ có thể xảy ra nhưng một phần cơ tim thường trở nên mất chức năng tạm thời do dinh dưỡng không đầy đủ để hỗ trợ cho sự co cơ tim.
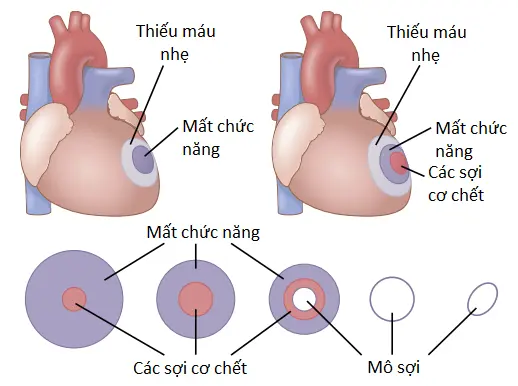
Khi khu vực thiếu máu lớn, một số sợi cơ tim trong trung tâm của vùng chết đi một cách nhanh chóng, trong vòng 1 đến 3 giờ, khi mà có sự ngừng cấp máu mạch vành hoàn toàn. Ngay xung quanh vùng cơ tim chết là một vùng cơ tim mất chức năng, với sự suy giảm khả năng co cơ và thường suy giảm sự dẫn truyền xung động. Sau đó, mở rộng theo chu vi quanh vùng mất chức năng, là một vùng cơ tim vẫn co nhưng chỉ co yếu do thiếu máu nhẹ.
Sự thay thế cơ tim chế bởi mô sẹo. Trong phần dưới của Hình 2, các giai đoạn khác nhau của sự hồi phục sau một nhồi máu cơ tim lớn được thể hiện. Sớm sau khi sự tắc xảy ra, các sợi cơ trong trung tâm của vùng thiếu máu chết. Sau đó, trong suốt những ngày tiếp theo, khu vực các sợi cơ đã chết này mở rộng bởi vì nhiều sợi cơ ở bờ cuối cùng cũng không chịu nổi sự thiếu máu kéo dài. Cùng lúc đó, do sự mở rộng của các kênh động mạch bàng hệ cấp máu cho viền ngoài của vùng nhồi máu nên hầu hết cơ mất chức năng hồi phục lại. Sau một vài ngày đến 3 tuần, hầu hết cơ mất chức năng trở nên có chức năng trở lại hoặc chết. Trong khi đó, mô xơ bắt đầu phát triển ở giữa các sợi cơ đã chết bởi vì thiếu máu có thể kích thích sự tăng trưởng của nguyên bào sợi và tăng cường sự phát triển của các lượng mô xơ nhiều hơn bình thường. Vì thế, mô cơ đã chết thì dần dần được thay thế bởi mô xơ. Sau đó, bởi vì một đặc tính chung của mô xơ là trải qua sự co lại và tiêu đi dần dần nên sẹo xơ có thể nhỏ đi trong một khoảng thời gian vài tháng đến một năm.
Cuối cùng, các khu vực bình thường của tim dần dần phì đại để đền bù lại, ít nhất là một phần, cho cơ tim đã mất đi. Bởi các quá trình này, tim hồi phục một phần hoặc gần như hoàn toàn trong một vài tháng, phụ thuộc vào mức độ nghiêm trọng của nhồi máu và mô tim chết.
Giá trị của nghỉ ngơi trong điều trị nhồi máu cơ tim. Mức độ chết tế bào tim được xác định bởi mức độ nhồi máu và tải trọng lên cơ tim. Khi tải trọng tăng mạnh, như trong suốt quá trình luyện tập thể thao, trong tình trạng căng thẳng cảm xúc nghiêm trọng hoặc do mệt mỏi, tim cần lượng oxygen và các chất dinh dưỡng khác tăng lên để duy trì sự sống của nó. Hơn thế nữa, các mạch máu thông nối mà cấp máu cho các vùng nhồi máu của tim cũng vẫn phải cấp máu cho các khu vực của tim mà chúng bình thường vẫn cấp máu. Khi tim trở nên hoạt động quá mức, các mạch máu của cơ tim bình thường dần dần trở nên giãn nhiều. Sự giãn này cho phép hầu hết máu chảy vào trong các mạch máu vành sẽ chảy qua mô cơ bình thường, vì thế, chỉ còn lại ít máu chảy qua các kênh thông nối nhỏ vào trong vùng thiếu máu. Kết quả, tình trạng thiếu máu nặng hơn, đây là một tình trạng được gọi là hội chứng cướp máu mạch vành (coronary steal syndrome). Do đó, một yếu tố quan trọng trong điều trị một bệnh nhân mắc nhồi máu cơ tim là tuân thủ sự nghỉ ngơi tuyệt đối của cơ thể trong suốt quá trình hồi phục.
Chức năng tim sau sự hồi phục từ nhồi máu cơ tim
Đôi khi, một quả tim mà được hồi phục từ một nhồi máu cơ tim lớn trở về chức năng gần như đầy đủ; nhưng thông thường, khả năng bơm máu của nó thì vĩnh viễn bị giảm xuống dưới mức của một quả tim khỏe mạnh. Điều này không có nghĩa là người đó nhất thiết là bị bệnh tim hay cung lượng tim lúc nghỉ ngơi bị suy giảm bên dưới mức bình thường bởi vì tim bình thường có khả năng bơm nhiều máu hơn 300% đến 400% mỗi phút so với lượng máu cơ thể cần lúc nghỉ ngơi – nghĩa là, một người bình thường có dự trữ tim (cardiac reserve) là 300% đến 400%. Ngay cả khi dự trữ tim bị giảm xuống còn khoảng 100% thì người đó vẫn có thể thực hiện hầu hết các hoạt động hằng ngày bình thường miễn không phải là luyện tập thể thao nặng, điều mà có thể làm quá tải tim.
Đau trong bệnh tim mạch vành
Bình thường, một người không thể “cảm giác” được tim nhưng cơ tim thiếu máu thường gây ra một cảm giác đau mà đôi khi rất nghiêm trọng. Chính xác nguyên nhân của đau là gì thì vẫn chưa được biết đến nhưng người ta cho rằng thiếu máu làm cho cơ giải phóng các chất có tính acid như lactic acid hoặc các sản phẩm thúc đẩy cơn đau khác như histamine, kinins hoặc các enzyme phân giải protein của tế bào, là các sản phẩm mà không bị loại bỏ đủ nhanh bởi lưu lượng máu vành di chuyển một cách chậm chạp. Các nồng độ cao của các sản phẩm bất thường này sau đó kích thích các đầu tận thần kinh dẫn truyền cảm giác đau trong cơ tim, gửi các xung động đau qua các sợi thần kinh hướng tâm cảm giác vào trong hệ thống thần kinh trung ương.
Đau thắt ngực (đau tim). Ở hầu hết những người mà có sự duy trì việc hẹp dần dần của các động mạch vành của họ thì đau tim, được gọi là đau thắt ngực (angina pectoris), bắt đầu xuất hiện bất cứ khi nào tải trọng lên tim trở nên quá lớn so với lưu lượng máu vành sẵn có. Cơn đau này thường được cảm nhận thấy tại bên dưới phần trên xương ức ở trên tim. Ngoài ra, cơn đau thường được quy chiếu đến các bề mặt cơ thể ở phía xa, thường là đến cánh tay trái và vai trái nhưng cũng thường đến cổ và thậm chí đến đến một bên của mặt. Nguyên nhân cho sự phân bố đau này là trong suốt thời kỳ phôi thai, tim có nguồn gốc ở cổ, cũng như là cánh tay. Vì thế, cả tim và các khu vực bề mặt này của cơ thể nhận các sợi thần kinh cảm giác đau từ cùng các mức tủy sống.
Hầu hết những người mà có đau thắt ngực sẽ cảm nhận được cơn đau khi họ luyện tập thể thao hoặc khi họ trải qua các cảm xúc mà làm tăng quá trình chuyển hóa của tim hoặc làm co tạm thời các mạch máu vành bởi các tín hiệu thần kinh co mạch giao cảm. Đau thắt ngực cũng được tăng cường bởi nhiệt độ lạnh hoặc bởi tình trạng no bụng vì cả hai đều làm tăng tải trọng của tim. Đau thường kéo dài chỉ trong một vài phút. Tuy nhiên, một số bệnh nhân có thiếu máu nghiêm trọng và kéo dài đến nỗi mà luôn luôn cảm thấy đau. Đau thường mô tả là có tính chất nóng, đè ép, thắt mà thường khiến bệnh nhân ngừng mọi hoạt động cơ thể không cần thiết.
Điều trị thuốc. Một số thuốc giãn mạch, khi được sử dụng trong suốt một cơn đau thắt ngực cấp, thường có thể đem lại sự giảm đau ngay lập tức. Các thuốc giãn mạch tác động ngắn thường được sử dụng, như các thuốc ức chế angiotensin-enzyme chuyển, các thuốc chặn thụ cảm thể angiotensin, các thuốc chặn kênh canxi và ranolazine, có thể có lợi trong điều trị đau thắt ngực ổn định kéo dài.
Một loại thuốc khác được sử dụng trong điều trị đau thắt ngực kéo dài là các thuốc chẹn beta (beta blockers), như propranolol. Các thuốc này chặn các thụ cảm thể beta-adrenergic giao cảm, điều này ngăn cản sự tăng cường giao cảm của tần số tim và chuyển hóa tim trong suốt các quá trình luyện tập thể thao và tình trạng cảm xúc. Vì thế, liệu pháp với một thuốc chặn beta sẽ làm giảm nhu cầu của tim đối với oxygen chuyển hóa bổ sung trong suốt các tình trạng áp lực. Vì các lý do dễ hiểu, liệu pháp này cũng có thể làm giảm số lượng cơn đau thắt ngực, cũng như là tính nghiêm trọng của chúng.
Điều trị phẫu thuật bệnh động mạch vành
Phẫu thuật bắt cầu nối chủ – vành (aortic-coronary bypass surgery). Ở nhiều bệnh nhân mắc thiếu máu vành, các khu vực hẹp của các động mạch vành thì chỉ nằm ở một số điểm riêng lẻ mà bị chặn bởi xơ vữa động mạch và các mạch máu vành ở bất cứ đâu khác thì bình thường hoặc gần như bình thường. Vào những năm 1960s, một thủ thuật phẫu thuật được gọi là bắt cầu nối chủ – vành hay ghép cầu nối động mạch vành được phát triển, trong đó một phần của một tĩnh mạch dưới da được lấy từ cánh tay hay cẳng chân và sau đó được ghép từ gốc của động mạch chủ về phía một động mạch vành ngoại vi mà nằm ở phía xa của điểm tắc do xơ vữa động mạch. Một đến năm phần ghép như vậy thường được thực hiện, mỗi trong số đó cấp máu cho một động mạch vành ngoại vi ở phía xa chỗ tắc.
Đau thắt ngực được giải quyết ở hầu hết các bệnh nhân sau một phẫu thuật bắt cầu nối mạch vành. Ngoài ra, ở những bệnh nhân mà các quả tim của họ không bị tổn thương quá nghiêm trọng trước khi thực hiện thì thủ thuật bắt cầu nối mạch vành có thể giúp cho bệnh nhân tuổi thọ bình thường. Nếu như tim đã bị tổn thương nghiêm trọng thì thủ thuật bắt cầu nối có thể có ít giá trị.
Tạo hình mạch vành (coronary angioplasty). Từ những năm 1980s, một thủ thuật được sử dụng để mở các mạch máu vành bị tắc một phần trước khi chúng trở nên tắc hoàn toàn. Thủ thuật này, được gọi là tạo hình động mạch vành, được thực hiện như sau. Một ống thông nhỏ có bóng nong ở đỉnh (balloon-tipped catheter), khoảng 1 millimeter đường kính, được đẩy đi dưới hướng dẫn của X quang vào trong hệ thống mạch vành và đi qua động mạch bị tắc một phần cho đến khi phần bóng nong của ống thông đến đúng điểm tắc một phần. Bóng nong sau đó được bơm với áp lực cao, điều này làm căng động mạch một cách đáng kể. Sau khi thủ thuật này được thực hiện, lưu lượng máu qua mạch máu thường tăng 3 lần đến 4 lần và hơn 75% bệnh nhân mà trải qua thủ thuật được giải tỏa các triệu chứng của thiếu máu vành trong ít nhất vài năm, mặc dù nhiều bệnh nhân cuối cùng vẫn cần phẫu thuật bắt cầu nối mạch vành.
Các ống lưới thép không gỉ nhỏ được gọi là các stents đôi khi được đặt bên trong động mạch vành đã được nong giãn bởi tạo hình mạch vành để giữ cho động mạch luôn mở, vì thế, ngăn sự tái hẹp của chúng. Trong vòng một vài tuần sau khi stent được đặt trong động mạch vành thì nội mô thường sẽ phát triển qua mặt kim loại của stent, cho phép máu chảy một cách mượt mà qua stent. Tuy nhiên, sự tái hẹp của động mạch vành bị tắc xảy ra ở khoảng 25% đến 40% các bệnh nhân được điều trị với tạo hình mạch vành, thường là trong vòng 6 tháng từ khi thực hiện thủ thuật. Sự tái hẹp thường là do sự hình thành quá mức của mô sẹo phát triển bên dưới lớp nội mô mới khỏe mạnh mà phát triển qua stent. Các stents giải phóng thuốc chậm (các stents phủ thuốc) có thể giúp ngăn ngừa sự phát triển quá mức của mô sẹo.
Các thủ thuật mới hơn để mở các động mạch vành bị xơ vữa thì đang trong quá trình phát triển thực nghiệm. Một trong số các thủ thuật này là sử dụng một tia laser từ đỉnh của một ống thông động mạch vành hướng đến tổn thương xơ vữa. Laser thực sự sẽ làm tan tổn thương mà không có gây ra tổn hại đáng kể đối với thành động mạch.
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!