Suy tim trái một bên
Những gì chúng ta đã nói đến trong các phần trước là về suy tim nói chung. Nhưng, ở nhiều bệnh nhân, đặc biệt là những người mà mắc suy tim cấp giai đoạn sớm thì suy tim bên trái chiếm ưu thế hơn so với suy tim bên phải và trong các trường hợp hiếm, suy tim bên phải cũng có thể xảy ra mà không có sự suy yếu đáng kể của tim bên trái.
Khi phía bên trái của tim suy yếu mà không có sự suy tim bên phải đi kèm thì máu sẽ tiếp tục được bơm vào trong các phổi với tim phải bình thường, ngược lại, máu sẽ không được bơm một cách bình thường ra khỏi các phổi bởi tim trái vào trong tuần hoàn hệ thống. Kết quả, áp suất đổ đầy phổi trung bình (mean pulmonary flling pressure) tăng lên do sự dịch chuyển của các thể tích máu lớn của tuần hoàn hệ thống vào trong tuần hoàn phổi.
Khi thể tích máu trong các phổi tăng lên, áp suất mao mạch phổi tăng lên và nếu như áp suất này tăng lên trên một giá trị xấp xỉ áp suất thẩm thấu keo của huyết tương – khoảng 28 mm Hg – dịch sẽ bắt đầu thoát ra khỏi các mao mạch vào trong các khoảng kẽ phổi và phế nang, gây ra phù phổi.
Vì thế, các vấn đề quan trọng nhất của suy tim trái bao gồm sung huyết mạch máu phổi (pulmonary vascular congestion) và phù phổi (pulmonary edema). Trong suy tim trái nặng, cấp tính thì phù phổi đôi khi xuất hiện nhanh đến nỗi nó có thể gây tử vong bởi ngạt thở trong 20 đến 30 phút, sẽ được bàn đến trong phần sau nhé.
Suy tim cung lượng thấp – shock do tim
Trong nhiều trường hợp sau các nhồi máu cơ tim cấp và thường sau các giai đoạn kéo dài của sự suy yếu tim tiến triển chậm, tim trở nên không có khả năng bơm máu thậm chí là lượng máu thấp nhất cần để giữ cho cơ thể sống sót. Kết quả, các mô cơ thể bắt đầu chịu tổn thương và thậm chí suy yếu, thường dẫn đến tử vong trong vòng một vài giờ đến một vài ngày. Khi đó, trường hợp này là một trong số các shock tuần hoàn, như được giải thích trong các bài viết tiếp theo. Thậm chí hệ thống tuần hoàn cũng bị tổn thương từ việc thiếu dinh dưỡng và trở nên suy yếu đi. Hội chứng shock tuần hoàn này được gây ra bởi sự bơm máu không đầy đủ của tim được gọi là shock do tim (cardiogenic shock) hoặc đơn giản là shock tim (cardiac shock). Một khi shock do tim phát triển, tỷ lệ sống sót thường dưới 30%, ngay cả khi có chăm sóc y tế thích hợp.
“Vòng luẩn quẩn” (vicious cycle) (ý chỉ tình hình lặp đi lặp lại ngày càng xấu đi) của sự yếu đi của tim trong shock do tim. Sự bàn luận về shock tuần hoàn trong các bài viết tiếp theo sẽ nhấn mạnh khuynh hướng tim trở nên tổn thương nhiều hơn một cách tiến triển khi sự cấp máu mạch vành của nó bị giảm trong suốt quá trình shock. Nghĩa là, áp suất động mạch thấp xảy ra trong suốt quá trình shock làm giảm sự cấp máu mạch vành thậm chí còn nhiều hơn. Sự suy giảm này làm suy yếu tim nhiều hơn nữa, điều này làm shock nặng lên dần dần; quá trình này cuối cùng sẽ trở thành một vòng luẩn quẩn của sự yếu đi của tim. Trong shock tim được gây ra bởi nhồi máu cơ tim, vấn đề này thì trở nên phức tạp hơn nhiều bởi sự tắc mạnh vành hiện có. Ví dụ, ở quả tim khỏe mạnh, áp suất động mạch thường phải bị giảm xuống dưới khoảng 45 mm Hg trước khi sự suy yếu tim có thể xảy ra. Tuy nhiên, ở những quả tim mà đã có một block mạch vành lớn thì sự suy yếu bắt đầu khi áp suất động mạch vành giảm xuống dưới 80 đến 90 mm Hg. Nói cách khác, ngay cả một sự giảm nhẹ trong áp suất động mạch bây giờ cũng có thể thiết lập một vòng luẩn quẩn của sự suy yếu tim. Vì lý do này, trong điều trị nhồi máu cơ tim, điều cực kỳ quan trọng là ngăn chặn các giai đoạn hạ huyết áp thậm chí là ngắn.
Sinh lý của điều trị shock do tim. Thông thường, một bệnh nhân tử vong do shock tim trước khi các quá trình đền bù có thể đưa cung lượng tim (và áp suất động mạch) đến một mức duy trì sự sống. Vì thế, việc điều trị tình trạng này là một trong số các thách thức quan trọng nhất trong sự kiểm soát các cơn nhồi máu cơ tim cấp.
Digitalis thường được sử dụng ngay lập tức để làm tăng sức co cơ tim nếu như cơ tâm thất cho thấy các dấu hiệu của sự suy yếu. Ngoài ra, sự truyền máu toàn phần, huyết tương hay một thuốc làm tăng huyết áp cũng được sử dụng để duy trì áp suất động mạch. Nếu như áp suất động mạch có thể được nâng lên đến một mức đủ cao thì lưu lượng máu vành thường sẽ tăng đủ để ngăn chặn vòng luẩn quẩn của sự suy yếu tim. Quá trình này cho phép đủ thời gian cho các cơ chế đền bù thích hợp trong hệ thống tuần hoàn ứng phó với shock.
Một số thành công cũng đạt được trong việc cứu sống các bệnh nhân bị shock tim bằng cách sử dụng một trong số các thủ thuật sau đây: (1) phẫu thuật loại bỏ cục máu đông trong động mạch vành, thường kết hợp với bắt cầu nối mạch vành; hoặc (2) thông động mạch bị tắc và truyền streptokinase hay các enzymes hoạt hóa plasminogen mô mà gây ra sự tan của cục máu đông. Các kết quả đôi khi rất đáng kinh ngạc khi một trong số các thủ thuật này được thực hiện trong vòng 1 giờ đầu tiên của shock tim nhưng lợi ích là ít, nếu có, sau 3 giờ.
Phù ở những bệnh nhân mắc suy tim
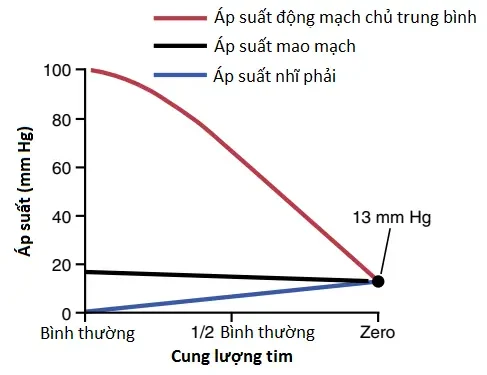
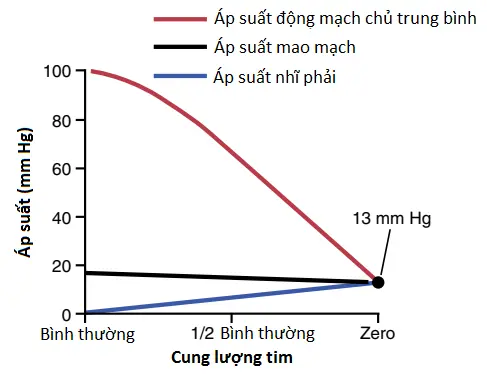
Suy tim cấp không gây ra phù ngoại vi ngay lập tức. Suy tim trái cấp có thể gây ra sự sung huyết nhanh chóng của các phổi, với sự phát triển của phù phổi và thậm chí tử vong trong vòng nhiều phút đến nhiều giờ. Tuy nhiên, suy tim trái hay suy tim phải thì chậm gây ra phù ngoại vi. Trường hợp này có thể được giải thích tốt nhất bằng cách xem Hình 3. Khi một quả tim khỏe mạnh trước đó đột nhiên suy giảm khả năng bơm máu thì áp suất động mạch chủ giảm xuống và áp suất nhĩ phải tăng lên. Khi cung lượng tim tiệm cận đến 0, hai áp suất này ở một giá trị cân bằng là khoảng 13 mm Hg. Áp suất mao mạch cũng giảm từ giá trị bình thường của nó là 17 mm Hg xuống một áp suất cân bằng mới là 13 mm Hg. Vì thế, suy tim cấp nghiêm trọng thường gây ra một sự giảm hơn là một sự tăng trong áp suất ngoại vi. Vì thế, các thực nghiệm trên động vật, cũng như là các thực nghiệm trên người, đã cho thấy rằng suy tim cấp hầu như không bao giờ gây ra sự phát triển ngay lập tức của phù ngoại vi.
Sự tích tụ dịch dài hạn bởi các thận gây ra phù ngoại vi ở suy tim dai dằng
Sau ngày đầu tiên hoặc lâu hơn của suy tim toàn bộ hoặc suy tim thất phải thì phù ngoại vi bắt đầu xảy ra, chủ yếu là bởi vì sự tích tụ dịch bởi các thận. Sự tích tụ dịch làm tăng áp suất đổ đầy hệ thống trung bình, tạo ra một khuynh hướng tăng lên trong việc máu trở về tim. Điều này làm tăng hơn nữa áp suất nhĩ phải và đưa áp suất động mạch quay trở về mức bình thường. Vì thế, áp suất mao mạch bây giờ cũng tăng đáng kể, do đó, gây ra sự mất dịch vào trong các mô và sự phát triển của phù nặng.
Lượng nước tiểu của thận giảm trong suốt suy tim có một số nguyên nhân đã được biết đến.
1. Giảm độ lọc cầu thận. Một sự giảm trong cung lượng tim có khuynh hướng làm giảm áp suất cầu thận trong các thận do các nguyên nhân sau: (a) áp suất động mạch giảm; và (b) sự co giao cảm mạnh của các tiểu động mạch đến của các thận. Kết quả, trừ trong các trường hợp có mức độ suy tim nhẹ nhất, độ lọc cầu thận bị giảm. Rõ ràng từ sự bàn luận về chức năng thận trong các bài viết sau của mình thì một sự giảm trong độ lọc cầu thận thường sẽ làm giảm đáng kể lượng nước tiểu. Một sự giảm trong cung lượng tim xuống khoảng 1/2 so với bình thường có thể gây ra vô niệu hoàn toàn.
2. Sự hoạt hóa của hệ thống renin-angiotensin và sự tái hấp thu nước và muối bởi các ống thận tăng lên. Lưu lượng máu giảm đến các thận gây ra một sự tăng lên đáng kể trong sự hình thành của angiotensin II, như được mô tả trong các bài viết trước. Angiotensin II, cuối cùng, sẽ có một tác động trực tiếp lên các tiểu động mạch của các thận để làm giảm lưu lượng máu qua các thận nhiều hơn nữa, điều này sẽ làm giảm áp suất trong các mao mạch quanh ống thận, làm tăng cường đáng kể sự tái hấp thu của nước và muối từ các ống thận. Angiotensin II cũng tác động trực tiếp lên các tế bào biểu mô ống thận để kích thích sự tái hấp thu của muối và nước. Vì thế, sự mất nước và muối vào trong nước tiểu sẽ giảm đáng kể và các lượng lớn muối và nước tích tụ trong máu và các dịch kẽ trên khắp cơ thể.
3. Tăng bài tiết aldosterone. Trong giai đoạn mạn tính của suy tim, các lượng lớn aldosterone được bài tiết bởi vỏ thượng thận. Sự bài tiết này xảy ra chủ yếu từ tác động của angiotensin II làm kích thích sự bài tiết aldosterone bởi vỏ thượng thận. Tuy nhiên, một số sự tăng lên trong sự bài tiết aldosterone thường là do nồng độ kali huyết tương tăng lên. Lượng kali quá mức là một trong số kích thích mạnh mẽ nhất cho sự bài tiết aldosterone và nồng độ kali tăng lên trong đáp ứng với chức năng thận giảm ở những người mắc suy tim. Mức aldosterone tăng lên làm tăng mạnh hơn nữa sự tái hấp thu của ion natri từ các ống thận, điều mà cuối cùng sẽ dẫn đến một sự tăng thứ phát trong sự tái hấp thu nước, như sẽ được bàn luận đến trong các bài viết sau.
4. Tăng bài tiết hormone chống bài niệu. Trong suy tim tiến triển, sự tăng bài tiết của hormone chống bài niệu (antidiuretic hormone – ADH) có thể đóng góp vào sự tái hấp thu nước quá mức bởi các ống thận. Như được nói đến trong các bài viết sau này, ADH được bài tiết bởi hệ thống vùng hạ đồi – thùy sau tuyến yên trong đáp ứng với áp suất thẩm thấu dịch ngoại bào tăng lên, cũng như là với kích thích không do thẩm thấu từ các baroreceptors áp suất thấp (như nhĩ trái) và áp suất cao (như xoang cảnh). Trong suy tim nặng, các tác động không do thẩm thấu của các sự giảm trong cung lượng tim và áp suất động mạch có thể chiếm ưu thế trong việc kích thích sự bài tiết của ADH, điều mà cuối cùng sẽ gây ra sự tích tụ nước quá mức và hạ natri máu (hyponatremia) (nồng độ natri huyết tương thấp). Các mức ADH cao không thích hợp và hạ natri máu là các yếu tố tiên đoán cho các kết cục đang xấu đi ở các bệnh nhân mắc suy tim.
5. Sự hoạt hóa của hệ thống thần kinh giao cảm. Như đã được bàn luận đến trước đây, suy tim gây ra sự hoạt hóa đáng kể của hệ thống thần kinh giao cảm, điều mà cuối cùng sẽ có một số tác động dẫn đến sự tích tụ muối và nước bởi các thận: (a) sự co của các tiểu động mạch đến của thận, điều mà làm giảm độ lọc cầu thận; (b) kích thích sự tái hấp thu của các ống thận đối với muối và nước bằng cách hoạt hóa các thụ cảm thể alpha-adrenergic trên các tế bào biểu mô ống thận; (c) kích thích sự giải phóng ADH từ thùy sau tuyến yên, điều mà sau đó sẽ làm tăng sự tái hấp thu nước bởi các ống thận. Các tác động này của sự kích thích giao cảm sẽ được nói đến trong các bài viết tiếp theo nhé.
Vai trò của các peptide natri lợi niệu trong làm trì hoãn sự khởi phát của mất bù tim. Các peptide natri lợi niệu (natriuretic peptides) là các hormones được giải phóng bởi tim khi nó trở nên căng ra. Peptide natri lợi niệu nhĩ (atrial natriuretic peptide – ANP) được giải phóng bởi các thành tâm nhĩ và peptide natri lợi niệu não (brain natriuretic peptide – BNP) được giải phóng bởi các thành tâm thất. Bởi vì suy tim hầu như luôn luôn làm tăng các áp suất tâm nhĩ và tâm thất mà làm căng các buồng tim này nên các mức ANP và BNP tuần hoàn có thể tăng lên vài lần trong suy tim nặng. Các peptide natri lợi niệu này cuối cùng sẽ có một tác động trực tiếp lên các thận để làm tăng sự bài tiết muối và nước của chúng lên đáng kể. Vì thế, các peptide natri lợi niệu đóng một vai trò tự nhiên giúp ngăn cản các triệu chứng sung huyết cực độ trong suốt quá trình suy tim. Bởi vì thời gian bán hủy của BNP thì dài hơn đáng kể so với ANP và có thể dễ dàng đo được trong máu nên nó thường được sử dụng để chẩn đoán suy tim hoặc để theo dõi trạng thái thể tích ở những bệnh nhân mắc suy tim đã xác minh. Các tác động lên thận của ANP sẽ được nói đến trong các bài viết sau nhé.
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!