Sinh lý bệnh của các bất thường phổi đặc trưng
Viêm phổi – phổi bị viêm và dịch trong các phế nang
Thuật ngữ viêm phổi bao gồm bất cứ tình trạng viêm nào của phổi mà trong đó một số hoặc tất cả các phế nang được lấp đầy bởi dịch và các tế bào máu, như được thể hiện trong Hình 1. Một loại viêm phổi thường gặp là viêm phổi do vi khuẩn, được gây ra thường xuyên nhất bởi phế cầu. Bệnh này bắt đầu với nhiễm trùng trong các phế nang; màng hô hấp trở nên viêm và nhiều lỗ đến nỗi dịch và thậm chí các tế bào hồng cầu và bạch cầu thoát ra khỏi máu vào trong các phế nang. Vì thế, các phế nang nhiễm trùng trở nên lấp đầy dần dần với dịch và các tế bào, và sự nhiễm trùng lan ra bởi sự lan tỏa của các vi khuẩn hay virus từ phế nang này đến phế nang khác. Cuối cùng, các khu vực lớn của các phổi, đôi khi toàn bộ các thùy hoặc thậm chí nguyên một phổi, trở nên “đông đặc”, có nghĩa là chúng được lấp đầy dịch và xác tế bào.
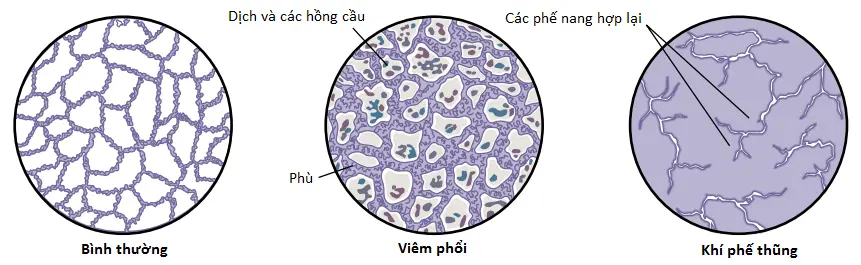
Ở những người mắc viêm phổi, các chức năng trao đổi khí của các phổi suy giảm trong các giai đoạn khác nhau của bệnh. Trong các giai đoạn sớm hơn, quá trình viêm phổi có thể được định khu chỉ ở một phổi, với sự thông khí phế nang bị giảm trong khi lưu lượng máu qua phổi tiếp tục một cách bình thường. Tình trạng này gây ra hai bất thường phổi chính: (1) sự giảm tổng diện tích bề mặt có sẵn của màng hô hấp; và (2) tỷ số thông khí-tưới máu giảm. Cả hai tác động này gây ra hạ oxygen máu (O2 máu thấp) và tăng carbon dioxide máu (CO2 máu cao).
Hình 2 cho thấy tác động của tỷ số thông khí-tưới máu giảm trong viêm phổi. Máu qua phổi được thông khí trở nên 97% bão hòa với O2, ngược lại, với máu mà đi qua phổi không được thông khí là khoảng 60% bão hòa. Vì thế, sự bão hòa trung bình của máu được bơm bởi tim trái vào trong động mạch chủ là chỉ khoảng 78%, rất thấp so với bình thường.

Xẹp phổi – sự xẹp của các phế nang
Xẹp phổi có nghĩa là sự xẹp của các phế nang. Nó có thể xảy ra trong các khu vực phổi cục bộ hoặc trong toàn bộ một phổi. Các nguyên nhân thường gặp của xẹp phổi là (1) sự tắc nghẽn hoàn toàn của đường dẫn khí và (2) thiếu surfactant trong các dịch lót các phế nang.
Sự tắc đường thở gây ra xẹp phổi. Loại xẹp phổi do tắc nghẽn đường thở của do các nguyên nhân sau đây: (1) sự tắc của nhiều phế quản nhỏ bởi chất nhầy; hay (2) sự tắc nghẽn của một phế quản lớn bởi một nút nhầy lớn hoặc một số vật cứng, như một khối u. Không khí bị giữ ở phía dưới chỗ tắc được hấp thụ trong vòng nhiều phút đến nhiều giờ bởi máu chảy trong các mao mạch phổi. Nếu như mô phổi đủ mềm dẻo thì điều này sẽ đơn giản dẫn đến xẹp các phế nang. Tuy nhiên, nếu như phổi cứng do mô xơ và không thể xẹp, sự hấp thụ của không khí từ các phế nang tạo ra các áp suất rất âm bên trong các phế nang, điều mà kéo dịch ra khỏi các mao mạch phổi vào trong các phế nang, vì thế, làm cho các phế nang đầy bởi dịch phù. Quá trình này gần như luôn luôn là tác động xảy ra khi toàn bộ một phổi trở nên đông đặc, một tình trạng được gọi là xẹp phổi lớn.
Các tác động lên chức năng phổi tổng quan được gây ra bởi xẹp lớn toàn bộ một phổi được thể hiện trong Hình 3. Sự xẹp của mô phổi không chỉ làm tắc các phế nang mà còn gần như luôn luôn làm tăng sức cản đối với lưu lượng máu qua các mạch máu phổi của phổi bị xẹp. Sự tăng lên trong sức cản này xảy ra một phần là do sự xẹp của phổi, làm đè ép và gấp các mạch máu khi thể tích phổi giảm xuống. Ngoài ra, hạ oxygen mô trong các phế nang xẹp cũng gây ra sự co mạch thêm, như được giải thích trong loạt bài viết trước.
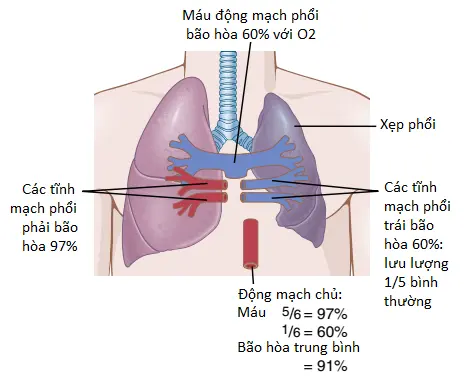
Do sự co mạch máu, nên lưu lượng máu qua phổi xẹp bị giảm đáng kể. May mắn thay, hầu hết máu được đưa đến phổi thông khí và vì thế trở nên được thông khí tốt. Trong trường hợp được thể hiện trong Hình 3, năm phần sáu máu qua phổi được thông khí, và chỉ một phần sáu đi qua phổi không thông khí. Kết quả, tỷ số thông khí-tưới máu chỉ bị giảm trung bình, vì thế, máu động mạch chủ chỉ có sự giảm bão hòa oxygen nhẹ, mặc cho sự mất thông khí hoàn toàn trong toàn bộ một phổi.
Thiếu “surfactant” là một nguyên nhân của xẹp phổi. Sự bài tiết và chức năng của surfactant trong các phế nang đã được nói đến trong một loạt bài viết trước. Surfactant được bài tiết bởi các tế bào biểu mô phế nang chuyên biệt. Surfactant cuối cùng làm giảm sức căng bề mặt trong các phế nang đi 2 đến 10 lần, điều mà bình thường đóng một vai trò chính trong ngăn cản sự xẹp phế nang. Tuy nhiên, trong một số tình trạng, như trong bệnh màng trong (còn được gọi là hội chứng suy hô hấp), mà thường xảy ra ở trẻ sinh non mới sinh, lượng surfactant được bài tiết bởi các phế nang thì giảm mạnh đến nỗi sức căng bề mặt của dịch phế nang trở nên lớn hơn vài lần so với bình thường. Sự thiếu hụt surfactant này gây ra một khuynh hướng nghiêm trọng đối với các phổi của các đứa trẻ này trong việc xẹp hay trở nên chứa đầy dịch. Như được giải thích trong loạt bài viết trước, nhiều trong số những đứa trẻ này chết do ngạt thở khi các phần lớn của các phổi trở nên xẹp.
Hen-sự co thắt cơ trơn không đều trong các tiểu phế quản
Hen được đặc trưng bởi sự co cơ trơn đột ngột trong các tiểu phế quản, mà làm tắc nghẽn một phần các tiểu phế quản và gây ra tình trạng cực kỳ khó thở. Tỷ lệ hen đang tăng và ảnh hưởng đến 7% đến 8% tất cả những người ở Hoa Kỳ, với thậm chí các tỷ lệ cao hơn ở một số nhóm người da đen không nói tiếng Tây Ban Nha. Tổ chức Y tế Thế giới ước tính rằng hơn 235 triệu người trên khắp thế giới mắc hen mặc dù một số ước tình về tỷ lệ hen thì cao đến 339 triệu người.
Nguyên nhân thường gặp của hen là quá mẫn gây co thắt các tiểu phế quản trong đáp ứng với các chất lạ trong không khí. Ở khoảng 70% bệnh nhân dưới 30 tuổi, hen được gây ra bởi quá mẫn dị ứng, đặc biệt là sự mẫn cảm với phấn hoa thực vật. Ở những người già, nguyên nhân thì hầu như luôn luôn là quá mẫn với các loại chất kích thích không gây dị ứng trong không khí, như các chất kích thích trong sương khói.
Những người dị ứng điển hình có khuynh hướng hình thành các lượng lớn bất thường của các kháng thể immunoglobulin E (IgE), và các kháng thể này gây ra các phản ứng dị ứng khi chúng phản ứng với các kháng nguyên đặc hiệu mà làm cho chúng phát triển lần đầu, như được giải thích trong loạt bài viết trước. Ở những người mà mắc hen, các kháng thể này chủ yếu bám vào các tế bào dưỡng bào mà xuất hiện trong khoảng kẽ phổi trong mối liên quan gần với các tiểu phế quản và các phế quản nhỏ. Khi một người bị hen hít thở phải các phấn hoa mà người đó mẫn cảm (nghĩa là người đó sẽ phát triển các kháng thể IgE), phấn hoa phản ứng các kháng thể nối với dưỡng bào và làm cho các dưỡng bào giải phóng một số chất khác nhau. Các chất trong số đó là như sau: (1) histamine; (2) chất phản vệ phản ứng chậm (mà là một hỗn hợp của các leukotrienes); (3) yếu tố hóa hướng động bạch cầu ưa base (ái kiềm); và (4) bradykinin. Các tác động phối hợp của tất cả các yếu tố này, đặc biệt là chất phản vệ phản ứng chậm, tạo ra các tác động sau đây: (1) phù cục bộ trong các thành của các tiểu phế quản nhỏ, cũng như là sự bài tiết của chất nhầy đặc vào trong các lòng tiểu phế quản; (2) sự co thắt của cơ trơn tiểu phế quản. Vì thế, sức cản đường thở tăng lên một cách đáng kể.
Như được nói đến trước đây trong loạt bài viết này, đường kính tiểu phế quản trở nên giảm nhiều hơn trong suốt quá trình thở ra hơn trong suốt quá trình hít vào ở những người mắc hen do sự xẹp tiểu phế quản trong nỗ lực thở ra mà làm đè ép bên ngoài của các tiểu phế quản. Bởi vì các tiểu phế quản của các phổi bị hen thì đã bị tắc một phần, sự tắc nhiều hơn nữa do áp lực bên ngoài tạo ra sự tắc đặc biệt nặng trong suốt quá trình thở ra. Nghĩa là, những người bị hen thường có thể hít vào khá đầy đủ nhưng có sự khó khăn khi thở ra. Các sự đo lường lâm sàng cho thấy (1) giảm đáng kể mức thở ra tối đa, và (2) giảm thể tích thở ra giới hạn thời gian. Ngoài ra, tất cả yếu tố này cùng nhau gây ra khó thở, hay “thiếu không khí”, sẽ được bàn đến sau trong loạt bài viết này.
Dung tích cặn chức năng và thể tích khí cặn của phổi trở nên đặc biệt tăng trong suốt một cơ hen cấp tính do sự khó khăn trong không khí thở ra từ các phổi. Ngoài ra, qua một thời gian vài năm, lồng ngực trở nên phình to vĩnh viễn, gây ra lồng ngực được gọi là hình thùng và cả dung tích cặn chức năng và thể tích cặn của phổi trở nên tăng vĩnh viễn.
Lao
Trong lao, các trực khuẩn lao gây ra một phản ứng mô dị thường trong các phổi, bao gồm (1) sự xâm lấn mô nhiễm trùng bởi các đại thực bào và (2) “sự tạo thành” của tổn thương bởi mô xơ để hình thành nên cấu trúc được gọi là củ lao. Quá trình tạo thành nên giúp giới hạn sự lan truyền xa hơn của các trực khuẩn lao trong các phổi và vì thế là một phần của quá trình bảo vệ chống lại sự mở rộng của sự nhiễm trùng. Tuy nhiên, ở khoảng 3% những người trong đó lao phát triển, nếu như bệnh không được điều trị, quá trình tạo thành suy yếu, và các trực khuẩn lao lan rộng trên khắp các phổi, thường gây ra sự phá hủy cực kỳ nhiều mô phổi, với sự hình thành của các khoang áp xe lớn.
Vì thế, lao trong các giai đoạn muộn của nó được đặc trưng bởi nhiều vùng xơ hóa trên khắp các phổi, cũng như bởi giảm tổng lượng mô phổi chức năng. Các tác động này gây ra những hệ quả sau đây: (1) tăng “công” lên phần các cơ hô hấp để gây ra sự thông khí phổi và giảm dung tích sống và khả năng hô hấp; (2) giảm tổng diện tích màng hô hấp và tăng độ dày của màng hô hấp, gây ra suy giảm dần dần trong khả năng khuếch tán của phổi; và (3) tỷ số thông khí-tưới máu bất thường trong các phổi, làm giảm nhiều hơn khả năng khuếch tán O2 và CO2 của phổi tổng quan.
Hạ oxygen mô và liệu pháp oxygen
Hầu như bất cứ tình trạng nào được bàn đến trong một số phần vừa qua trong loạt bài viết này đều có thể gây ra hạ oxygen tế bào nghiêm trọng trên khắp cơ thể. Đôi khi liệu pháp O2 thì có giá trị to lớn, các thời điểm khác nó có giá trị trung bình, và ở những thời điểm khác nữa thì nó hầu như không có giá trị. Vì thế, sẽ quan trọng để hiểu các loại hạ oxygen mô khác nhau và sau đó chúng ta có thể bàn đến các nguyên lý sinh lý của liệu pháp oxygen. Sau đây là một sự phân loại mang tính mô tả của các nguyên nhân của hạ oxygen mô:
1. Sự oxygen hóa không đầy đủ của máu trong các phổi do các nguyên nhân ngoại sinh
a. Sự suy giảm O2 trong khí quyển
b. Giảm thông khí (các rối loạn thần kinh-cơ)
2. Bệnh phổi
a. Giảm thông khí được gây ra bởi tăng sức cản đường dẫn khí hay giảm dung suất phổi
b. Tỷ số thông khí-tưới máu phế nang bất thường (bao gồm khoảng chết sinh lý tăng lên hay shunt sinh lý tăng lên)
c. Sự khuếch tán của màng hô hấp suy giảm
3. Các shunts tĩnh mạch-đến-động mạch (các shunts tim phải-sang-trái)
4. Sự vận chuyển O2 không đầy đủ đến các mô bởi máu
a. Thiếu máu hoặc hemoglobin bất thường
b. Suy giảm tuần hoàn chung
c. Suy giảm tuần hoàn cục bộ (mạch ngoại vi, mạch não, mạch vành)
d. Phù mô
5. Khả năng sử dụng O2 của mô không đầy đủ
a. Ngộ độc các enzymes oxy hóa của tế bào
b. Giảm khả năng sử dụng oxygen của chuyển hóa tế bào do ngộ độc, thiếu hụt vitamin hay các yếu tố khác.
Sự phân loại của các loại hạ oxygen mô gần như rõ ràng từ sự bàn luận trước đây trong loạt bài viết này. Chỉ một loại hạ oxygen mô trong sự phân loại là cần sự bàn luận kỹ lưỡng hơn nữa – hạ oxygen được gây ra bởi khả năng không đầy đủ của các tế bào mô cơ thể trong việc sử dụng O2.
Các bạn có thể xem bài viết mới trên Facebook tại đây: https://www.facebook.com/61550892771585/
Các bạn có thể xem bài viết trước tại đây: https://docsachxyz.com/suy-ho-hap-phan-1/
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!