I. Tổng quan
Đái tháo đường không phải là một bệnh mà là một nhóm các hội chứng đa yếu tố, chủ yếu đa gene, không đồng nhất được đặc trưng bởi mức glucose máu tăng lên, gây ra bởi một sự thiếu hụt tương đối hoặc tuyệt đối trong hormone insulin. Hơn 30 triệu người ở Hoa Kỳ (khoảng 9.8% dân số) mắc đái tháo đường. Trong số này, thống kê ghi nhận khoảng 8 triệu là chưa được chẩn đoán. Ngoài ra, hơn một phần ba người trưởng thành Hoa Kỳ được xem là mắc tiền đái tháo đường, với đa số không nhận thức được tình trạng sức khỏe của họ. Đái tháo đường là nguyên nhân hàng đầu của mù lòa ở người trưởng thành, cắt cụt chi và là một nguyên nhân chính của suy thận, tổn thương thần kinh, nhồi máu cơ tim hay đột quỵ. Đái tháo đường là nguyên nhân hàng thứ bảy của tử vong ở Hoa Kỳ. Hầu hết các trường hợp mắc đái tháo đường có thể được phân thành hai nhóm (Hình 1): type 1 ([T1D], thông thường được gọi là đái tháo đường vị thành niên hay đái tháo tháo đường khởi phát vị thành niên) và type 2 ([T2D], thông thường được gọi là đái tháo đường khởi phát ở người trưởng thành). Cả hai loại tiểu đường đều có thể ảnh hưởng đến người trưởng thành và trẻ em nhưng tỷ lệ khởi phát bệnh ở tuổi trẻ so với các tuổi già được phản ánh trong thuật ngữ thông thường. Tỷ lệ và độ phổ biến của T2D cũng đang tăng do sự già hóa của dân số Hoa Kỳ và độ phổ biến tăng của béo phì và các lối sống ít vận động. Sự tăng lên trong số trẻ em mắc T2D thì đặc biệt làm lo lắng. Ở tốc độ hiện tại, số người mắc T2D dưới tuổi 20 có thể tăng 49% vào năm 2050 và nếu như các tốc độ tăng lên, các trường hợp T2D trong nhóm tuổi này có thể gấp bốn lần.

II. Đái tháo đường type 1
T1D chiếm <10% trong số khoảng 30 triệu trường hợp đã biết mắc đái tháo đường ở Hoa Kỳ. Bệnh được đặc trưng bởi một sự thiếu hụt hoàn toàn insulin được gây ra bởi một tấn công tự miễn lên các tế bào beta tiểu đảo của tuyến tụy. Trong T1D, các tiểu đảo Langerhans trở nên bị thâm nhiễm với các tế bào lympho T đã hoạt hóa, dẫn đến một tình trạng được gọi là viêm đảo Langerhans của tụy. Qua một khoảng thời gian nhiều năm, sự tấn công tự miễn này dẫn đến sự suy giảm dần của số tế bào beta (Hình 2). Tuy nhiên, các triệu chứng xuất hiện một cách đột ngột chỉ sau khi 80% đến 90% số tế bào beta bị phá hủy. Vào lúc này, tuyến tụy không thể đáp ứng một cách đầy đủ với sự tiêu hóa glucose, và liệu pháp insulin được cần đến để hồi phục sự kiểm soát chuyển hóa và ngăn chặn nhiễm toan ketone đe dọa tính mạng. Sự phá hủy tế bào beta cần cả một sự kích thích từ môi trường (như một sự nhiễm virus) và một yếu tố quyết định di truyền mà làm cho các tế bào beta được xác định nhầm là “không phải của cơ thể”. (Chú ý: Trong số các cặp sinh đôi cùng trứng, nếu như một trong số hai người phát triển T1D thì người còn lại chỉ có một tỷ lệ 30% đến 50% phát triển bệnh. Điều này trái ngược với T2D, trong đó tác động gene thì mạnh hơn với sự phát triển bệnh cuối cùng đối với hầu hết tất cả các cặp sinh đôi cùng trứng). T1D có thể thay đổi tỷ lệ theo chủng tộc. Ở Hoa Kỳ, T1D thì phổ biến nhất trong số những Mỹ da trắng/gốc Âu non-Hispanic (Hispanic – có gốc gác từ nơi nói tiếng Tây Ban Nha), được theo sau bởi Người Mỹ gốc Phi và Người Mỹ Hispanic. Nó thì ít phổ biến hơn trong số dân số Mỹ gốc Á, với dân số Mỹ bản địa có tỷ lệ mắc thấp nhất đối với T1D.

A. Chẩn đoán
Sự khởi phát của đái tháo đường thì đột ngột, thường xuất hiện trong suốt thời thơ ấu hay dậy thì, vì thế, sự phân loại của “đái tháo đường khởi phát vị thành niên”. Mặc dù trong những năm gần đây với một sự tăng lên trong số trẻ em được chẩn đoán mắc T2D, cách phân loại này thì ít có ý nghĩa hơn. Những người mắc T1D có thể thường được nhận ra bởi sự xuất hiện của đa niệu (tiểu thường xuyên), uống nhiều (khát quá mức) và ăn nhiều (đói quá mức), thường khơi mào bởi stress sinh lý như nhiễm trùng. Các triệu chứng này thường được kèm theo bởi mệt mỏi và sụt cân. Một chẩn đoán lâm sàng đái tháo đường được xác nhận bởi một mức glucose máu khi đói (fasting blood glucose – FBG) >125 mg/dl (bình thường là 70 đến 99). (Chú ý: Đói được định nghĩa là không có lượng calories ăn vào trong ít nhất 8 giờ). Một FBG là 100 đến 125 mg/dl được phân loại là một rối loạn FBG, hay rối loạn dung nạp glucose. Những người rối loạn FBG có một glucose máu trên mức bình thường, nhưng không đủ cao để được chẩn đoán là đái tháo đường. Những người như thế được xem là tiền đái tháo đường và có nguy cơ tăng lên trong phát triển T2D. Sự đo đạc phần trăm của hemoglobin được glucose hóa (glycated hemoglobin – HbA1c) trong máu có thể chẩn đoán đái tháo đường và đánh giá tổng quan sự kiểm soát đường huyết của bệnh nhân mắc đái tháo đường. Tỷ lệ sự hình thành HbA1c thì tỷ lệ với nồng độ glucose máu trung bình trong một khoảng thời gian 2 đến 3 tháng trước. HbA1c bình thường là <5.7%; khoảng rối loạn dung nạp glucose giảm hay tiền đái tháo đường là 5.7% đến 6.4%; chẩn đoán đái tháo đường cần các mức HbA1c ≥6.5%. Một xét nghiệm HbA1c không cần đói. Chẩn đoán cũng có thể được thực hiện dựa trên cơ sở của một mức glucose máu lúc không đói (ngẫu nhiên) >200 mg/dl với các triệu chứng lâm sàng thích hợp mặc dù một xét nghiệm FBG hay HbA1c dường như sẽ được chỉ định để xác nhận chẩn đoán của một xét nghiệm glucose máu lúc không đói. Xét nghiệm dung nạp glucose đường miệng, trong đó glucose máu được đo 2 giờ sau khi tiêu hóa một dung dịch chứa 75 grams glucose, cũng được sử dụng nhưng ít thuận tiện. Nó thường được sử dụng nhất để theo dõi phụ nữ mang thai đối với đái tháo đường thai kỳ sớm trong kỳ ba tháng thứ ba.
Khi glucose máu >180 mg/dl, khả năng của các chất vận chuyển glucose phụ thuộc natri của thận (SGLTs) để thu nhận lại glucose bị suy giảm và glucose “tràn” vào trong nước tiểu. Sự mất của glucose được kèm theo bởi sự mất của nước, gây ra đa niệu (cùng với mất nước) và uống nhiều đặc trưng trong đái tháo đường.
B. Các sự thay đổi chuyển hóa
Các bất thường chuyển hóa của T1D, chủ yếu là tăng đường huyết, nhiễm ketone máu và tăng triacylglycerol máu, do sự giảm tuyệt đối của insulin mà tác động sâu sắc lên sự chuyển hóa trong ba mô: gan, cơ xương và mỡ trắng (Hình 3).

1. Tăng đường huyết và nhiễm ketone máu: Các mức glucose và các thể ketone máu tăng lên là các dấu hiệu đặc trưng của T1D không điều trị (Hình 3, xem phụ lục ). Tăng đường huyết được gây ra bởi tăng sự sản xuất glucose của gan thông qua quá trình tân tạo đường và quá trình phân giải glycogen, kết hợp với sự sử dụng ngoại vi giảm của glucose (cơ và mô mỡ có các chất vận chuyển glucose GLUT-4 điều hòa bởi insulin). Nhiễm ketone máu do tăng sự huy động của các acids béo (FA) từ triacylglycerol của mô mỡ (TAG), kết hợp với sự oxy hóa beta và sự tổng hợp của 3-hydroxybutyrate và acetoacetate của gan được tăng cường (các thể ketone). (Chú ý: Acetyl coenzyme A từ sự oxy hóa beta là cơ chất cho quá trình tổng hợp thể ketone và chất hoạt hóa dị lập thể của pyruvate carboxylase, một enzyme tân tạo đường). Nhiễm toan ketone do đái tháo đường (diabetic ketoacidosis – DKA), một loại nhiễm toan chuyển hóa được gây ra bởi một sự mất cân bằng giữa sự sản xuất thể ketone của cơ thể và việc sử dụng chúng, xảy ra ở 25% đến 40% những người mới được chẩn đoán mắc T1D và có thể tái lại nếu như bệnh nhân mắc bệnh (thường gặp với nhiễm trùng) hoặc không tuân thủ điều trị. DKA được điều trị bằng thay thế dịch và các chất điện giải và sử dụng insulin tác động nhanh để điều chỉnh dần dần tăng đường huyết mà không làm hạ đường huyết.
2. Tăng triacylglycerol máu: Không phải tất cả FA “tràn ngập” gan có thể được loại bỏ thông qua sự oxy hóa và sự tổng hợp thể ketone. FA dư thừa này được chuyển thành TAG, mà được đóng gói và bài tiết vào trong máu trong lipoproteins mật độ rất thấp ([VLDLs]). Chylomicrons giàu TAGs trong chế độ ăn được đóng gói bởi các tế bào biểu mô ruột và được bài tiết vào trong máu sau một bữa ăn. Bởi vì sự thoái hóa TAG của lipoprotein được xúc tác bởi lipoprotein lipase trong các mạng mao mạch của mô mỡ thì thấp dưới các tình trạng tiểu đường (sự tổng hợp của enzyme bị giảm khi các mức insulin thấp), các mức chylomicron huyết tương và VLDL được tăng lên, gây ra tăng triacylglycerol máu (xem Hình 3).
C. Điều trị đái tháo đường
Những người mắc T1D phải dựa vào insulin ngoại sinh được truyền dưới da cả bởi sự tiêm định kì hay bởi sự truyền hỗ trợ bởi bơm liên tục để kiểm soát tăng đường huyết và nhiễm ketone máu. Hai loại phác đồ tiêm điều trị hiện tại được sử dụng, là tiêu chuẩn và tích cực. (Chú ý: Sự truyền insulin bởi bơm cũng được cân nhắc trong điều trị tích cực).
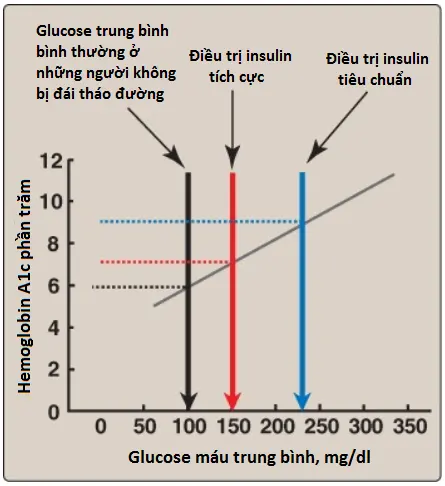
1. Điều trị tiêu chuẩn với điều trị tích cực: Điều trị tiêu chuẩn thường hai đến ba lần hằng ngày tiêm insulin người tái tổ hợp. Các mức glucoe máu trung bình được đạt được bởi sự điều trị như thế thường là 225 đến 275 mg/dl, với HbA1c là 8% đến 9% của tổng lượng hemoglobin (mũi tên màu xanh trong Hình 4). Ngược lại với điều trị tiêu chuẩn, điều trị tích cực tìm cách bình thường hóa glucose máu chặt chẽ hơn thông qua sự theo dõi thường xuyên và sự tiêm insulin liên tục hơn, thông thường là ≥bốn lần một ngày. Các mức glucose máu trung bình là 150 mg/dl có thể đạt được, cùng với HbA1c khoảng 7% của tổng lượng hemoglobin (xem mũi tên đỏ trong Hình 4). (Chú ý: Glucose máu trung bình bình thường là khoảng 100 mg/dl và HbA1c là ≤6% [xem mũi tên đen trong Hình 4]). Vì thế, sự bình thường hóa của các giá trị glucose (glucose máu bình thường) thì không đạt được thậm chí ở những bệnh nhân điều trị tích cực. Bất kể là vậy, những bệnh nhân được điều trị tích cực cho thấy một sự giảm ≥50% trong các biến chứng mạch máu nhỏ dài hạn của đái tháo đường (như bệnh võng mạc, bệnh thận và bệnh thần kinh) so với các bệnh nhân nhận sự chăm sóc tiêu chuẩn. Điều này xác nhận rằng các biến chứng của đái tháo đường thì liên quan với một sự tăng lên của glucose huyết tương.
2. Hạ đường huyết do biến chứng của điều trị insulin: Một trong số các mục tiêu điều trị trong các trường hợp đái tháo đường là làm giảm các mức glucose máu trong một nỗ lực làm giảm thiểu sự phát triển của các biến chứng dài hạn của bệnh. Tuy nhiên, liều thích hợp của insulin thì khó có thể đạt được. Hạ đường huyết được gây ra bởi insulin quá mức là biến chứng thường gặp nhất của điều trị insulin, xảy ra ở >90% bệnh nhân. Tần suất của các đợt hạ đường huyết, co giật và hôn mê thì đặc biệt cao ở những phác đồ điều trị tích cực được sử dụng để đạt được sự kiểm soát chặt chẽ mức glucose máu (Hình 5). Ở những người bình thường, hạ đường huyết khơi mào một sự bài tiết đền bù của các hormone đối điều hòa (counterregulatory hormones), đáng chú ý nhất là glucagon và epinephrine, là các hormones mà kích thích sự sản xuất glucose của gan. Tuy nhiên, những bệnh nhân mắc T1D cũng phát triển một sự thiếu hụt của sự bài tiết glucagon. Khiếm khuyết này xảy ra sớm trong bệnh và xuất hiện gần như ở toàn bộ bệnh nhân sau 4 năm được chẩn đoán. Vì thế, những bệnh nhân này phụ thuộc vào sự bài tiết epinephrine để ngăn cản hạ đường huyết nghiêm trọng. Sự thiếu hụt kết hợp của sự bài tiết glucagon và epinephrine tạo ra một tình trạng không có triệu chứng, đôi khi được gọi là hạ đường huyết không nhận thức. Vì thế, bệnh nhân mắc T1D lâu dài thì đặc biệt dễ bị hạ đường huyết. Hạ đường huyết cũng có thể được gây ra bởi gắng sức mạnh. Bởi vì gắng sức làm tăng cường sự thu nhận glucose vào trong cơ và làm giảm nhu cầu đối với insulin ngoại sinh nên các bệnh nhân được khuyên là kiểm tra các mức đường huyết trước và sau khi vận động mạnh để ngăn cản hạ đường huyết.

3. Các chống chỉ định đối với điều trị tích cực (kiểm soát chặt chẽ): Trẻ em không được thực hiện một chường trình điều trị kiểm soát chặt chẽ glucose máu trước 8 tuổi do nguy cơ các đợt hạ đường huyết có thể tác động xấu đến sự phát triển não bộ. Những người già thường không tiếp tục thực hiện kiểm soát chặt chẽ bởi vì hạ đường huyết có thể gây ra các đột quỵ và nhồi máu cơ tim trong thành phần dân số này. Ngoài ra, mục tiêu chính của sự kiểm soát chặt chẽ là ngăn cản các biến chứng nhiều năm sau. Do đó, việc kiểm soát chặt chẽ đường huyết thì đáng giá nhất đối với những người khỏe mạnh khác mà có thể sống ít nhất thêm 10 năm nữa. (Chú ý: Đối với hầu hết những người trưởng thành không mang thai mắc đái tháo đường, các chiến lược và các mục tiêu điều trị cá nhân là dựa trên thời gian của đái tháo đường, tuổi/kỳ vọng sống và các tình trạng bệnh tật đã biết kèm theo).
Các bạn có thể xem bài viết mới trên Facebook tại đây: https://www.facebook.com/profile.php?id=61550892771585
Các bạn có thể xem bài viết trước tại đây: https://docsachxyz.com/chu-trinh-an-nhin-an-phan-2/
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!





































