Các sự kiện cầm máu
Thuật ngữ “cầm máu” (hemostasis) nghĩa là ngăn cản sự mất máu. Bất cứ khi nào mà một mạch máu bị đứt hay vỡ, cầm máu được thực hiện bởi một vài cơ chế: (1) sự co mạch máu; (2) sự hình thành của một nút tiểu cầu; (3) sự hình thành cục máu đông do kết quả của quá trình đông máu; và (4) sự tăng trưởng cuối cùng của mô xơ vào trong cục máu đông để đóng kín lỗ trong mạch máu vĩnh viễn.
Sự co mạch máu
Ngay sau khi một mạch máu bị đứt hoặc vỡ, chấn thương đối với thành mạch máu làm cho cơ trơn trong thành co lại; điều này làm giảm tức thời lưu lượng máu từ mạch máu vỡ. Sự co do các yếu tố sau đây: (1) sự co thắt cơ cục bộ; (2) các yếu tố autacoid cục bộ từ các mô bị chấn thương, nội mô mạch máu, và các tiểu cầu máu; và (3) các phản xạ thần kinh. Các phản xạ thần kinh được khởi đầu bởi các xung động thần kinh đau hoặc các xung động cảm giác khác mà xuất phát từ mạch máu bị chấn thương hay các mô gần đó. Tuy nhiên, sự co mạch thậm chí còn nhiều hơn có lẽ do sự co cơ của các mạch máu được khởi động bởi tổn thương trực tiếp với thành mạch máu. Và, đối với các mạch máu nhỏ, các tiểu cầu chịu trách nhiệm nhiều trong sự co mạch bằng cách giải phóng một chất co mạch, là thromboxane A2.
Một mạch máu bị tổn thương càng nhiều thì mức độ co mạch càng lớn. Sự co mạch có thể kéo dài nhiều phút thậm chí nhiều giờ, trong suốt khoảng thời gian mà các quá trình hình thành nút tiểu cầu và quá trình đông máu có thể diễn ra.
Sự hình thành của nút tiểu cầu
Nếu như vết cắt trong mạch máu rất nhỏ – nhiều lỗ mạch máu rất nhỏ phát triển trên khắp cơ thể mỗi ngày – vết cắt thường được đóng lại bởi nút tiểu cầu chứ không phải là bởi một cục máu đông. Để hiểu được quá trình này, sẽ quan trọng khi chúng ta bàn đến bản chất của chính các tiểu cầu.
Các đặc điểm vật lý và hóa học
Các tiểu cầu (platelets, còn được gọi là thrombocytes) là các đĩa nhỏ 1 đến 4 micrometers đường kính. Chúng được hình thành trong tủy xương từ mẫu tiểu cầu (megakaryocytes), là các tế bào tạo máu cực kỳ lớn trong tủy xương; các mẫu tiểu cầu vỡ thành các tiểu cầu nhỏ trong tủy xương hoặc sớm sau khi đi vào trong máu, đặc biệt là khi chúng nén ép qua các mao mạch. Nồng độ bình thường của các tiểu cầu trong máu là giữa 150,000 và 450,000/μl.
Các tiểu cầu có nhiều đặc điểm chức năng của các tế bào nguyên vẹn mặc dù chúng không có nhân và không thể sinh sản. Trong bào tương của chúng là các thành phần sau đây: (1) các phân tử actin và myosin, mà là các proteins có khả năng co tương tự với những sợi được tìm thấy trong các tế bào cơ và vẫn là một protein có khả năng co khác là thrombosthenin, mà có thể làm cho các tiểu cầu co rút; (2) các phần còn lại của cả lưới nội chất và bộ máy Golgi mà tổng hợp các enzyme khác nhau và đặc biệt tích trữ các lượng lớn ions canxi; (3) ty thể và các hệ thống enzyme mà có khả năng hình thành nên adenosine triphosphate (ATP) và adenosine diphosphate (ADP); (4) các hệ thống enzyme mà tổng hợp prostaglandins, là các hormone cục bộ mà gây ra nhiều phản ứng mạch máu và mô cục bộ khác; (5) một protein quan trọng được gọi là yếu tố ổn định fibrin (fibrin-stabilizing factor), mà chúng ta sẽ bàn đến sau trong mối liên hệ với quá trình đông máu; và (6) một yếu tố tăng trưởng mà làm cho các tế bào nội mô mạch máu, các tế bào cơ trơn và các nguyên bào sợi nhân lên và tăng trưởng, vì thế, gây ra sự tăng trưởng tế bào mà cuối cùng giúp sửa chữa các thành mạch tổn thương.
Trên bề mặt màng tế bào tiểu cầu là một áo glycoproteins mà đẩy lui sự bám dính vào lớp nội mô bình thường và gây ra sự bám dính vào các vùng tổn thương của thành mạch máu, đặc biệt là vào các tế bào nội mô tổn thương và thậm chí bám dính nhiều hơn thế vào bất cứ thành phần collagen nào lộ ra từ sâu bên trong thành mạch. Ngoài ra, màng tiểu cầu chứa các lượng lớn phospholipids mà hoạt hóa nhiều giai đoạn trong quá trình đông máu, như sẽ được bàn đến sau.
Vì thế, tiểu cầu là một cấu trúc hoạt hóa. Nó có một thời gian bán hủy trong máu chỉ khoảng 8 đến 12 ngày, vì thế, qua một vài tuần thì các quá trình chức năng của nó sẽ kết thúc; nó sau đó được loại bỏ khỏi tuần hoàn chủ yếu bởi hệ thống đại thực bào. Hơn một nửa số tiểu cầu được loại bỏ bởi các đại thực bào trong lách, nơi mà máu đi qua một mạng lưới các bè chặt chẽ.
Cơ chế của sự hình thành nút tiểu cầu
Sự sửa chữa của tiểu cầu đối với các lỗ mạch máu là dựa trên một số chức năng quan trọng của tiểu cầu. Khi các tiểu cầu tiếp xúc với một bề mặt mạch máu tổn thương, đặc biệt là với các sợi collagen trong thành mạch máu, các tiểu cầu nhanh chóng thay đổi các đặc điểm của chính nó một cách nhanh chóng (Hình 1). Chúng bắt đầu phình lên, chúng có các dạng bất thường với nhiều sự nhô ra của các giả túc (pseudopods) từ bề mặt của chúng, các protein có khả năng co của chúng có rút mạnh và gây ra sự giải phóng các hạt mà chứa nhiều yếu tố hoạt hóa và chúng trở nên dễ dính để chúng bám dính vào collagen trong các mô và vào một protein được gọi là yếu tố Willebrand (Willebrand factor – vWF), mà thoát vào trong mô bị tổn thương từ huyết tương. Các glycoprotein bề mặt tiểu cầu liên kết với vWF trong chất nền bị lộ ra bên dưới nội mô tổn thương. Các tiểu cầu sau đó bài tiết các lượng ADP và yếu tố hoạt hóa tiểu cầu (PAF – platelet-activating factor) tăng lên và các enzymes của chúng hình thành nên thromboxane A2. Thromboxane là một chất co mạch và cùng với ADP và PAF, cũng tác động lên các tiểu cầu gần đó để hoạt hóa chúng; tính dính của các tiểu cầu hoạt hóa thêm này làm cho chúng dính vào các tiểu cầu hoạt hóa ban đầu.
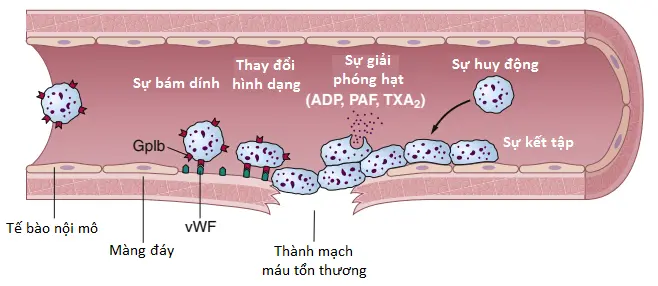
Vì thế, ở vị trí của một lỗ trong một thành mạch máu, thành mạch tổn thương hoạt hóa các số lượng tiểu cầu tăng lên liên tục mà thu hút ngày càng nhiều tiểu cầu bổ sung, vì thế, hình thành nên nút tiểu cầu (platelet plug). Nút này thì lỏng lẻo lúc đầu nhưng thường thành công trong việc chặn sự mất máu nếu như lỗ của mạch máu thì nhỏ. Sau đó, trong suốt quá trình đông máu tiếp theo, các sợi fibrin hình thành. Các sợi này bám chặt vào các tiểu cầu, vì thế, cấu trúc nên một nút cứng rắn.
Tầm quan trọng của cơ chế tiểu cầu đối với việc đóng các lỗ mạch máu. Cơ chế hình thành nút tiểu cầu thì cực kỳ quan trọng đối với sự đóng các lỗ nhỏ trong các mạch máu rất nhỏ mà xảy ra nhiều nghìn lần mỗi ngày. Trong thực tế, nhiều lỗ nhỏ qua các tế bào nội mô thường được đóng bởi các tiểu cầu thực sự hợp với các tế bào nội mô để hình thành thêm các màng tế bào nội mô. Thực sự, hàng nghìn khu vực xuất huyết nhỏ phát triển mỗi ngày dưới da (các đốm xuất huyết [petechiae] mà xuất hiện dưới dạng các chấm màu tím hoặc đỏ trên da) và trên khắp các mô bên trong của một người mà có ít các tiểu cầu máu. Hiện tượng này không xảy ra ở những người có các số lượng tiểu cầu bình thường.
Quá trình đông máu trong mạch máu bị vỡ
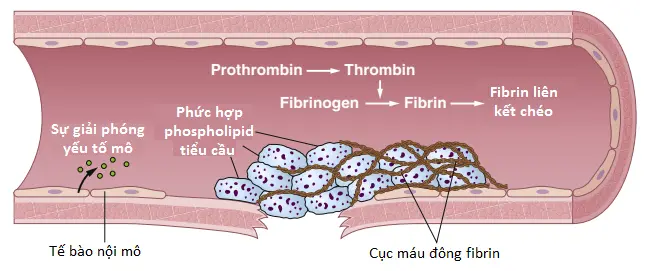
Cơ chế thứ ba đối với quá trình cầm máu là sự hình thành của cục máu đông. Cục máu bắt đầu phát triển trong 15 đến 20 giây nếu như chấn thương đối với thành mạch máu là nghiêm trọng và trong 1 đến 2 phút nếu như chấn thương là nhỏ. Các chất hoạt hóa từ thành mạch máu tổn thương, từ các tiểu cầu và từ các proteins máu dính vào thành mạch máu tổn thương khởi động quá trình đông máu. Các sự kiện vật lý của quá trình này được thể hiện trong Hình 2; Bảng 1 liệt kê các yếu tố đông máu quan trọng nhất.
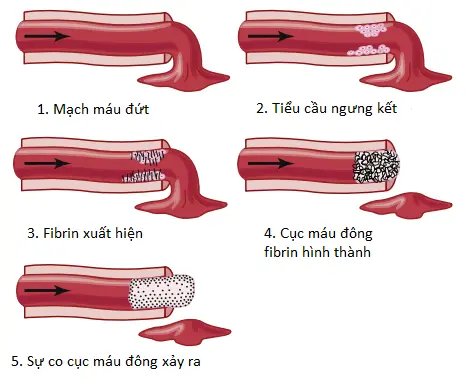
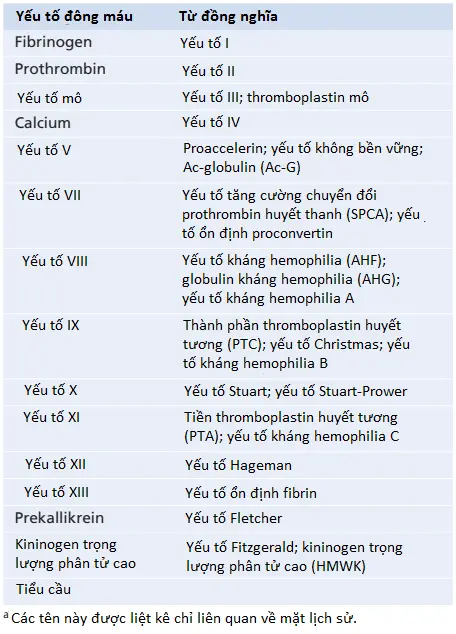
Trong vòng 3 đến 6 phút sau khi sự vỡ một mạch máu, toàn bộ lỗ hay đầu vỡ của mạch máu được lấp đầy bởi cục máu đông nếu như lỗ mạch máu không quá lớn. Sau 20 đến 60 phút, cục máu đông co lại, làm đóng mạch máu nhiều hơn nữa. Các tiểu cầu cũng đóng một vai trò quan trọng trong sự co cục máu đông này, như sẽ được nói đến sau.
Sự tổ chức dạng sợi hay hòa tan của cục máu đông
Một khi cục máu đông hình thành, nó có thể đi theo một trong hai con đường: (1) nó có thể trở nên bị xâm lấn bởi nguyên bào sợi (fibroblasts), mà kế tiếp hình thành nên mô liên kết qua cục máu đông; hoặc (2) nó có thể hòa tan. Chặng thông thường đối với một cục máu đông mà hình thành trong một lỗ nhỏ của một mạch máu là sự xâm lấn bởi nguyên bào sợi, bắt đầu trong vòng một vài giờ sau khi cục máu đông được hình thành, mà được tăng cường ít nhất một phần bởi yếu tố tăng trưởng (growth factor) được bài tiết bởi tiểu cầu. Quá trình này tiếp tục để hoàn thành sự tổ chức của cục máu đông thành mô sợi trong vòng khoảng 1 đến 2 tuần.
Ngược lại, khi máu quá mức bị thoát vào trong các mô và các cục máu đông mô được hình thành nơi mà chúng không được cần đến thì các chất đặc biệt trong cục máu đông thường trở nên hoạt hóa. Các chất này thực hiện chức năng như là các enzymes để hòa tan cục máu đông, như sẽ được bàn đến sau trong loạt bài viết này.
Cơ chế của quá trình đông máu
Cơ chế chung
Hơn 50 chất quan trọng mà gây ra hoặc ảnh hưởng đến quá trình đông máu được tìm thấy trong máu và trong các mô – một số tăng cường quá trình đông máu, được gọi là các chất gây đông máu (procoagulants) và các chất khác mà ức chế quá trình đông máu, được gọi là các chất chống đông máu (anticoagulants). Việc máu sẽ đông hay không phụ thuộc vào thăng bằng giữa hai nhóm chất này. Trong dòng máu, các chất chống đông bình thường chiếm ưu thế, vì thế, máu không đông trong khi nó đang tuần hoàn trong các mạch máu. Tuy nhiên, khi một mạch máu bị vỡ, các chất gây đông máu từ khu vực tổn thương mô trở nên hoạt hóa và “chiếm quyền điều khiển” của các chất chống đông và sau đó một cục máu đông phát triển.
Quá trình đông máu diễn ra trong ba bước cần thiết:
1. Trong đáp ứng với sự vỡ mạch máu hoặc sự tổn thương với chính máu, một trình tự phản ứng phức tạp của các phản ứng hóa học xảy ra trong máu liên quan với hơn 12 yếu tố đông máu. Kết quả toàn phần là sự hình thành của một phức hợp các chất hoạt hóa được gọi chung là chất hoạt hóa prothrombin (prothrombin activator).
2. Chất hoạt hóa prothrombin xúc tác sự chuyển đổi của prothrombin thành thrombin.
3. Thrombin đóng vai trò như là một enzyme giúp chuyển fibrinogen thành các sợi fibrin mà giữ các tiểu cầu, các tế bào máu và huyết tương để hình thành nên cục máu đông.
Chúng ta sẽ bàn luận đầu tiên đến cơ chế mà bằng cách đó cục máu đông được hình thành, bắt đầu bởi sự chuyển đổi prothrombin thành thrombin, và sau đó quay trở lại các giai đoạn ban đầu trong quá trình đông máu mà bằng cách đó chất hoạt hóa prothrombin được hình thành.
Sự chuyển đổi của prothrombin thành thrombin
1. Chất hoạt hóa prothrombin được hình thành như là kết quả của sự vỡ một mạch máu hoặc như là kết quả của tổn thương đối với các chất đặc hiệu trong máu.
2. Chất hoạt hóa prothrombin, trong sự có mặt của các lượng đủ của canxi ion (Ca2+), gây ra sự chuyển đổi của prothrombin thành thrombin (Hình 3 và Hình 4).
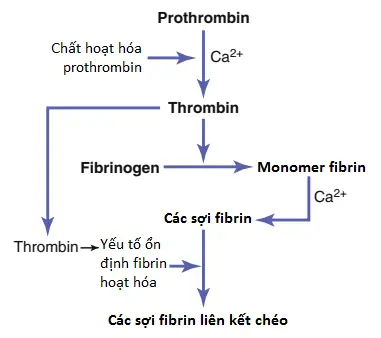
3. Thrombin gây ra sự polymer hóa của các phân tử fibrinogen thành các sợi fibrin trong vòng 10 đến 15 giây tiếp theo.
Vì thế, yếu tố giới hạn tốc độ (rate-limiting factor) trong việc gây ra quá trình đông máu thường là sự hình thành của chất hoạt hóa prothrombin và không phải là các phản ứng tiếp theo bên ngoài thời điểm đó bởi vì các bước cuối cùng này bình thường xảy ra nhanh chóng để hình thành nên cục máu đông.
Các tiểu cầu cũng đóng một vai trò quan trọng trong sự chuyển đổi của prothrombin thành thrombin bởi vì hầu hết prothrombin đầu tiên bám vào các thụ cảm thể prothrombin trên các tiểu cầu mà đã liên kết với mô tổn thương.
Prothrombin và thrombin. Prothrombin là một protein huyết tương, là một α2-globulin, có một trọng lượng phân tử là 68,700. Nó xuất hiện trong huyết tương bình thường với một nồng độ là khoảng 15 mg/dl. Nó là một protein không ổn định mà có thể phân tách dễ dàng thành các hợp chất nhỏ hơn, một trong số đó là thrombin, mà có một trọng lượng phân tử là 33,700, gần như bằng một nửa của prothrombin.
Prothrombin được hình thành một cách liên tục bởi gan và nó liên tục được sử dụng trên khắp cơ thể cho quá trình đông máu. Nếu như gan không thể sản xuất prothrombin, trong một ngày hoặc lâu hơn, nồng độ prothrombin trong huyết tương giảm xuống quá thấp để cung cấp cho quá trình đông máu bình thường.
Vitamin K thì cần bởi gan cho sự hoạt hóa bình thường của prothrombin, cũng như là một số yếu tố đông máu khác. Vì thế, thiếu vitamin K hoặc sự có mặt của bệnh gan mà ngăn cản sự hình thành bình thường của prothrombin có thể làm giảm prothrombin đến một mức thấp đến nỗi một khuynh hướng chảy máu sẽ được hình thành.
Sự chuyển đổi fibrinogen thành fibrin – sự hình thành của cục máu đông
Fibrinogen được hình thành trong gan cần thiết cho sự hình thành cục máu đông. Fibrinogen là một protein trọng lượng phân tử cao (trọng lượng phân tử khoảng 340,000) mà xuất hiện trong huyết tương với các lượng từ 100 đến 700 mg/dl. Fibrinogen được hình thành trong gan và bệnh gan có thể làm giảm nồng độ của fibrinogen tuần hoàn, như đối với nồng độ của prothrombin, đã được lưu ý trước đây.
Do kích thước phân tử lớn của nó nên ít fibrinogen bình thường thoát khỏi mạch máu vào trong các dịch kẽ và bởi vì fibrinogen là một trong số các yếu tố thiết yếu trong quá trình đông máu nên các dịch kẽ thường không đông. Tuy nhiên, khi tính thấm của các mao mạch trở nên tăng trong bệnh lý, fibrinogen thoát vào trong các dịch mô với các lượng đủ để cho phép đông các dịch này gần như giống với cách mà huyết tương và máu toàn phần có thể đông.
Hoạt động của thrombin lên fibrinogen để hình thành nên fibrin. Thrombin là một protein enzyme với các thuộc tính phân giải protein yếu. Nó tác động lên fibrinogen để loại bỏ bốn peptides trọng lượng phân tử thấp khỏi mỗi phân tử fibrinogen, hình thành nên một phân tử monomer fibrin mà có khả năng tự động polymer hóa với các monomer fibrin khác để hình thành nên các sợi fibrin. Vì thế, nhiều phân tử monomer fibrin polymer hóa trong vòng vài giây thành các sợi fibrin dài mà hình thành nên lưới của cục máu đông.
Trong các giai đoạn đầu của quá trình polymer hóa, các phân tử monomer fibrin được nối lại với nhau bởi liên kết hydrogen không phải cộng hóa trị yếu và các sợi mới hình thành thì không liên kết chéo với nhau. Vì thế, cục máu đông hình thành thì yếu và có thể bị phá vỡ dễ dàng. Tuy nhiên, một quá trình khác xảy ra trong suốt vài phút tiếp theo mà làm tăng cường đáng kể lưới fibrin. Quá trình này liên quan với một chất được gọi là yếu tố ổn định fibrin (fibrin-stabilizing factor) mà có mặt với các lượng nhỏ trong các globulins huyết tương bình thường nhưng cũng được giải phóng từ các tiểu cầu được giữ trong cục máu đông. Trước khi yếu tố ổn định fibrin có thể có một tác động lên các sợi fibrin, nó phải được hoạt hóa. Thrombin mà gây ra sự hình thành fibrin cũng sẽ hoạt hóa yếu tố ổn định fibrin. Chất hoạt hóa này sau đó vận hành như một enzyme để hình thành nên các liên kết cộng hóa trị (covalent bonds) giữa ngày càng nhiều các phân tử monomer fibrin, cũng như là nhiều liên kết chéo (cross-linkages) giữa các sợi fibrin lân cận, vì thế, tăng cường thêm một độ mạnh trong không gian ba chiều khổng lồ của mạng lưới fibrin.
Cục máu đông. Cục máu đông bao gồm một mạng lưới các sợi fibrin đi theo mọi hướng và giữ các tế bào máu, các tiểu cầu và huyết tương (xem Hình 4). Các sợi fibrin cũng dính vào các bề mặt tổn thương của các mạch máu; vì thế, cục máu đông trở nên dính với bất cứ lỗ mạch máu nào và bằng cách đó, ngăn cản sự mất máu nhiều hơn.
Sự co cục máu đông và sự ép ra huyết thanh. Trong vòng một vài phút sau khi một cục máu đông được hình thành, nó bắt đầu co và thường ép hầu hết dịch từ cục máu đông trong vòng 20 đến 60 phút. Dịch được ép được gọi là huyết thanh (serum) bởi vì tất cả fibrinogen và hầu hết các yếu tố đông máu khác đã được loại bỏ; theo cách này, huyết thanh khác với huyết tương và không thể đông bởi vì nó thiếu các yếu tố này.
Các tiểu cầu thì cần cho sự co cục máu đông diễn ra. Vì thế, suy yếu khả năng co cục máu đông là một sự chỉ điểm cho số lượng tiểu cầu trong máu tuần hoàn có thể thấp. Hình ảnh hiển vi điện tử của tiểu cầu trong máu cho thấy rằng chúng trở nên dính với các sợi fibrin theo một cách mà chúng thực sự liên kết với các sợi khác nhau cùng lúc. Hơn thế nữa, các tiểu cầu bị giữ trong cục máu đông tiếp tục giải phóng các chất gây đông, một trong số các chất quan trọng nhất trong số này là yếu tố ổn định fibrin (fibrin-stabilizing factor), mà gây ra ngày càng nhiều liên kết chéo giữa các sợi fibrin lân cận. Ngoài ra, các tiểu cầu đóng góp một cách trực tiếp vào sự co cục máu đông bằng cách hoạt hóa các phân tử thrombosthenin, actin và myosin, tất cả đều là các proteins có thể co trong tiểu cầu; chúng gây ra sự co mạnh của các vi gai tiểu cầu bám vào fibrin. Hoạt động này cũng giúp đè ép mạng lưới fibrin thành một khối nhỏ hơn. Sự co được hoạt hóa và tăng cường bởi thrombin và bởi ion canxi được giải phóng từ các tích trữ canxi trong ty thể, lưới nội chất và bộ máy Golgi của các tiểu cầu.
Khi cục máu đông co, các bờ của mạch máu bị vỡ được kéo lại với nhau, vì thế, đóng góp nhiều hơn vào quá trình cầm máu.
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!