Shock tuần hoàn (circulatory shock) có nghĩa là lưu lượng máu chảy qua cơ thể không đầy đủ đến mức mà khiến cho các mô cơ thể bị tổn thương, đặc biệt là bởi vì quá ít oxygen và các chất dinh dưỡng khác được vận chuyển đến các tế bào của mô. Thậm chí chính cả hệ thống tim mạch – hệ thống cơ tim, các thành của các mạch máu, hệ thống vận mạch và các thành phần khác của hệ thống tuần hoàn – bắt đầu suy yếu, vì thế, shock một khi đã bắt đầu thì có khuynh hướng ngày càng trở nên nặng hơn.
Các nguyên nhân sinh lý của shock
Shock tuần hoàn được gây ra bởi cung lượng tim giảm
Shock thường do cung lượng tim không đầy đủ. Vì thế, bất cứ tình trạng nào mà làm giảm cung lượng tim nhiều dưới bình thường có thể dẫn đến shock tuần hoàn. Hai kiểu yếu tố có thể làm giảm cung lượng tim nghiêm trọng:
1. Các bất thường của tim mà làm giảm khả năng bơm máu của tim. Các bất thường này bao gồm đặc biệt là nhồi máu cơ tim nhưng cũng có các tình trạng nhiễm độc của tim, rối loạn chức năng van tim nặng, các loạn nhịp tim và các tình trạng khác nữa. Shock tuần hoàn mà do suy giảm khả năng bơm máu của tim được gọi là shock do tim (cardiogenic shock). Tình trạng này được nói đến trong các bài viết trước, khi mà nó được ghi nhận là đến 70% người có shock do tim thì không thể sống sót.
2. Các yếu tố làm giảm hồi lưu tĩnh mạch cũng làm giảm cung lượng tim bởi vì tim không thể bơm máu mà không chảy về tim. Nguyên nhân thường gặp nhất của giảm hồi lưu tĩnh mạch là giảm thể tích máu, nhưng hồi lưu tĩnh mạch cũng có thể giảm do giảm trương lực mạch máu, đặc biệt là của các nơi tích trữ máu tĩnh mạch hoặc các sự tắc của dòng máu ở một số vị trí trong hệ thống tuần hoàn, đặc biệt là trong con đường hồi lưu tĩnh mạch về tim.
Shock tuần hoàn mà không có suy giảm cung lượng tim
Đôi khi, cung lượng tim thì bình thường hoặc thậm chí nhiều hơn bình thường nhưng mà người đó vẫn trong trạng thái của shock tuần hoàn. Trường hợp này có thể là do các nguyên nhân sau: (1) tốc độ chuyển hóa quá mức, vì thế, ngay cả với một cung lượng tim bình thường cũng đã là không đủ; hoặc (2) các kiểu tưới máu mô bất thường, vì thế, hầu hết cung lượng tim là đi qua các mạch máu, ngoài cung lượng tim mà cung cấp dinh dưỡng cho các mô cục bộ.
Các nguyên nhân đặc biệt của shock sẽ được nói đến sau trong loạt bài viết này. Còn bây giờ, điều quan trọng cần chú ý là tất cả chúng đều dẫn đến một sự vận chuyển không đầy đủ các chất dinh dưỡng đến các mô quan trọng và các cơ quan quan trọng, cũng như là sự loại bỏ không đầy đủ các sản phẩm thải của tế bào ra khỏi các mô.
Điều gì xảy ra với áp suất động mạch trong shock tuần hoàn?
Trong suy nghĩ của nhiều bác sĩ lâm sàng, mức áp suất động mạch là sự đo lường chủ yếu của chức năng tuần hoàn đầy đủ. Tuy nhiên, áp suất động mạch thường có thể gây ra hiểu lầm rất nghiêm trọng. Nhiều lúc, một người có thể đang trong tình trạng shock nặng nhưng vẫn có một áp suất động mạch gần như bình thường do các phản xạ thần kinh mạnh mẽ giúp giữ áp suất không bị hạ xuống. Ở nhiều lúc khác, áp suất động mạch có thể giảm xuống còn một nửa so với bình thường nhưng người đó vẫn có sự tưới máu mô bình thường và không ở trong tình trạng shock.
Trong hầu hết các loại shock, đặc biệt là shock được gây ra bởi mất máu nặng, huyết áp động mạch giảm cùng lúc với cung lượng tim giảm, mặc dù thường không nhiều.
Sự suy yếu của mô là kết quả cuối cùng của shock tuần hoàn
Một khi shock tuần hoàn đạt đến một trạng thái tới hạn của mức độ nghiêm trọng, bất kể nguyên nhân ban đầu của nó là gì, chính shock sẽ dẫn đến shock nặng hơn. Nghĩa là, lưu lượng máu không đầy đủ làm cho các mô cơ thể bắt đầu suy yếu, bao gồm cả tim và hệ thống tuần hoàn. Sự suy yếu này thậm chí gây ra các sự giảm mạnh hơn trong cung lượng tim và một “vòng luẩn quẩn” (vicious cycle) được hình thành, với shock tuần hoàn tăng lên một cách tiến triển, sự tưới máu mô ít hơn và shock nhiều hơn xảy ra cho đến khi tử vong. Đó là với giai đoạn trễ của tình trạng shock tuần hoàn này mà chúng ta cần đặc biệt lưu ý bởi vì điều trị sinh lý thích hợp có thể làm đảo ngược quá trình đi nhanh đến cái chết.
Các giai đoạn của shock
Bởi vì các đặc điểm của shock tuần hoàn thay đổi theo các mức độ nghiêm trọng khác nhau nên shock thường được chia thành 3 giai đoạn chính:
1. Một giai đoạn không tiến triển (nonprogressive stage) (đôi khi được gọi là giai đoạn còn bù [compensated stage]), trong đó các cơ chế đền bù tuần hoàn bình thường cuối cùng sẽ tạo ra sự hồi phục hoàn toàn mà không cần đến sự hỗ trợ của các phương pháp điều trị từ bên ngoài.
2. Giai đoạn tiến triển (progressive stage), trong đó, nếu như không có sự điều trị, shock trở nên nặng dần hơn cho đến khi tử vong xảy ra.
3. Giai đoạn không thể đảo ngược (irreversible stage), trong đó, shock tiến triển đến một mức độ mà tất cả các kiểu điều trị đã biết là không đủ để cứu mạng bệnh nhân mặc dù hiện tại thì bệnh nhân vẫn còn sống.
Chúng ta bây giờ sẽ bàn luận về các giai đoạn của shock tuần hoàn gây ra bởi thể tích máu giảm mà từ đó chúng ta sẽ hình dung được các nguyên lý cơ bản. Sau đó, chúng ta sẽ xem xét đến các đặc điểm đặc biệt của shock mà được khởi động bởi các nguyên nhân khác.
Shock được gây ra bởi giảm thể tích máu – shock mất máu
Giảm thể tích máu (hypovolemia) có nghĩa là thể tích máu giảm. Mất máu mà nguyên nhân thường gặp nhất của shock giảm thể tích. Mất máu làm giảm áp suất đổ đầy của hệ thống tuần hoàn và kết quả là giảm hồi lưu tĩnh mạch. Do đó, cung lượng tim giảm xuống dưới mức bình thường và shock có thể xảy ra.
Mối liên hệ của thể tích máu mất với cung lượng tim và áp suất động mạch
Hình 1 cho thấy các tác động gần đúng lên cung lượng tim và áp suất động mạch của việc lấy máu khỏi hệ thống tuần hoàn trong một khoảng thời gian khoảng 30 phút. Khoảng 10% tổng thể tích máu có thể được lấy đi mà hầu như không có tác động lên áp suất động mạch hoặc cung lượng tim nhưng sự mất máu nhiều hơn thường làm giảm cung lượng tim trước và sau đó là áp suất động mạch, cả hai đều sẽ giảm xuống 0 khi khoảng 40 đến 45% tổng thể tích máu bị mất đi.
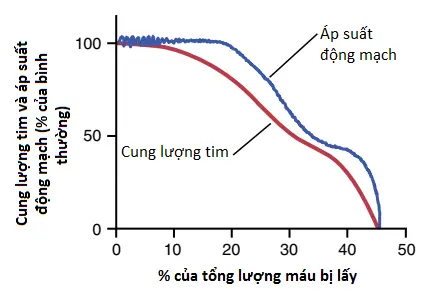
Các sự đền bù của phản xạ giao cảm trong shock – giá trị đặc biệt của chúng trong việc duy trì áp suất động mạch. Sự giảm trong áp suất động mạch sau khi mất máu, cũng như là các sự giảm trong các áp suất của các động mạch phổi và các tĩnh mạch trong lồng ngực, gây ra các phản xạ giao cảm mạnh (khởi động chủ yếu bởi các baroreceptors động mạch và các thụ cảm thể sức căng của mạch máu khác, như được nói đến trong các bài viết trước). Các phản xạ này kích thích hệ thống co mạch giao cảm trong hầu hết các mô của cơ thể, gây ra ba tác động quan trọng:
1. Các tiểu động mạch co lại trong hâu hết các phần của tuần hoàn hệ thống, bằng cách đó, làm tăng tổng sức cản ngoại vi.
2. Các tĩnh mạch và các nơi tích trữ máu tĩnh mạch co lại, bằng cách đó, giúp duy trì hồi lưu tĩnh mạch đầy đủ mặc dù thể tích máu giảm.
3. Hoạt động của tim tăng lên đáng kể, đôi khi tăng tần số tim từ giá trị bình thường là 72 nhịp/phút lên cao đến 160 đến 180 nhịp/phút.
Trong sự vắng mặt của các phản xạ giao cảm, chỉ 15% đến 20% thể tích máu có thể được mất trong một khoảng thời gian là 30 phút trước khi một người tử vong, ngược lại, một người có thể duy trì một sự mất 30% đến 40% thể tích máu khi các phản xạ vẫn còn. Vì thế, các phản xạ này làm tăng lượng máu mất có thể xảy ra mà không gây tử vong lên khoảng 2 lần so với trường hợp mà không có mặt chúng.
Tác động của các phản xạ thần kinh giao cảm trong việc duy trì áp suất động mạch lớn hơn là trong duy trì cung lượng tim. Một lần nữa xem lại Hình 1, chú ý rằng áp suất động mạch được duy trì ở hoặc gần ở các mức bình thường ở một người đang mất máu dài hơn so với cung lượng tim. Nguyên nhân cho sự khác biệt này là các phản xạ giao cảm được hướng phục vụ cho việc duy trì áp suất động mạch nhiều hơn so với việc duy trì cung lượng tim. Chúng làm tăng áp suất động mạch chủ yếu bằng cách làm tăng tổng sức cản ngoại vi, là điều không có lợi lên cung lượng tim. Tuy nhiên, sự co giao cảm của các tĩnh mạch thì quan trọng trong việc giữ hồi lưu tĩnh mạch và cung lượng tim không giảm quá nhiều, ngoài vai trò của chúng trong duy trì áp suất động mạch.
Đặc biệt đáng chú ý là phần cao nguyên xuất hiện ở khoảng 50 mm Hg trong đường cong áp suất động mạch của Hình 1. Phần cao nguyên thứ hai này là do sự hoạt hóa của đáp ứng thiếu máu hệ thống thần kinh trung ương, phản xạ mà gây ra sự kích thích cực mạnh của hệ thống thần kinh giao cảm khi não bắt đầu trải qua tình trạng thiếu oxygen hoặc tích tụ quá mức carbon dioxide, như được nói đến trong các bài viết trước. Tác động này của đáp ứng thiếu máu hệ thống thần kinh trung ương được xem là “chốt chặn cuối cùng” của các phản xạ giao cảm trong nỗ lực giữ áp suất động mạch không giảm xuống quá thấp.
Sự bảo vệ lưu lượng máu vành và não bởi các phản xạ. Một giá trị đặc biệt của việc duy trì áp suất động mạch bình thường, ngay cả trong sự có mặt của cung lượng tim giảm, là bảo vệ lưu lượng máu qua các hệ thống tuần hoàn vành và não. Sự kích thích giao cảm không gây ra sự co đáng kể của các mạch máu vành và não. Ngoài ra, trong cả hai mạng mạch máu, sự tự điều hòa lưu lượng máu cục bộ là rất mạnh, điều mà ngăn cản các sự giảm trung bình trong áp suất động mạch không làm giảm đáng kể các lưu lượng máu của chúng. Vì thế, lưu lượng máu qua tim và não được duy trì gần như ở các mức bình thường miễn là áp suất động mạch trung bình không giảm xuống dưới 70 mm Hg, mặc dù sự thật là lưu lượng máu trong một số khu vực khác của cơ thể có thể bị giảm xuống còn một phần ba đến một phần tư so với bình thường vào lúc này do sự co mạch máu.
Shock mất máu tiến triển và không tiến triển
Hình 2 cho thấy một thực nghiệm thể hiện các tác động của các mức độ khác nhau của mất máu cấp đột ngột trên các giai đoạn kế tiếp của áp suất động mạch. Các động vật thí nghiệm trong thực nghiệm này được gây mê và lấy máu nhanh cho đến khi áp suất động mạch của chúng giảm xuống các mức khác nhau. Những con vật mà áp suất của chúng giảm đến hoặc không thấp hơn 45 mm Hg (các nhóm I, II và III) tất cả cuối cùng đều hồi phục; sự hồi phục xảy ra một cách nhanh chóng nếu như áp suất chỉ giảm nhẹ (nhóm I) nhưng xảy ra chậm chạp nếu như nó giảm gần đến mức 45 mm Hg (nhóm III). Khi áp suất động mạch giảm dưới 45 mm Hg (các nhóm IV, V và VI) thì tất cả các con vật đều chết mặc dù nhiều trong số chúng vật vờ giữa sự sống và cái chết trong nhiều giờ trước khi hệ thống tuần hoàn suy yếu đến giai đoạn tử vong.
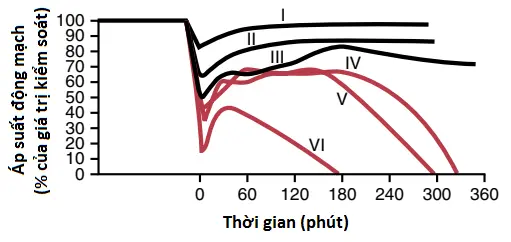
Thực nghiệm này cho thấy rằng hệ thống tuần hoàn có thể hồi phục miễn là mức độ mất máu thì không nhiều hơn một lượng tới hạn. Vượt qua ngưỡng tới hạn này thậm chí chỉ một vài milliliters máu mất thì sẽ tạo ra sự khác biệt cuối cùng giữa sự sống và cái chết. Vì thế, sự mất máu qua một ngưỡng tới hạn nhất định sẽ làm cho shock trở thành tiến triển (progressive). Nghĩa là, chính shock có thể gây ra shock nhiều hơn và dẫn đến việc trở thành một “vòng luẩn quẩn” mà cuối cùng dẫn đến sự suy yếu của hệ thống tuần hoàn và tử vong.
Shock không tiến triển – shock còn bù
Nếu như shock không đủ nặng để gây ra sự tiến triển của chính nó thì người đó cuối cùng sẽ hồi phục. Vì thế, shock với các mức độ nhẹ hơn này được gọi là shock không tiến triển (nonprogressive shock) hay shock còn bù (compensated shock), nghĩa là các phản xạ giao cảm và các yếu tố khác đền bù đủ để ngăn cản sự suy yếu nhiều hơn của hệ thống tuần hoàn.
Các yếu tố mà làm cho một người hồi phục khỏi các mức độ shock trung bình là các cơ chế kiểm soát phản hồi âm của hệ thống tuần hoàn mà cố gắng đưa cung lượng tim và áp suất động mạch quay trở về các mức bình thường. Chúng bao gồm các phản xạ sau đây:
1. Các phản xạ của baroreceptor, là phản xạ khởi động sự kích thích giảm cảm mạnh của hệ thống tuần hoàn
2. Đáp ứng thiếu máu hệ thống thần kinh trung ương, là phản xạ khởi động sự kích thích giao cảm thậm chí còn mạnh hơn trên khắp cơ thể nhưng không được hoạt hóa một cách đáng kể cho đến khi áp suất động mạch giảm dưới 50 mm Hg
3. Giải tỏa sức căng nghịch (reverse stress-relaxation) của hệ thống tuần hoàn, mà làm cho các mạch máu co lại quanh lúc mà thể tích máu giảm sao cho thể tích máu có sẵn thì đầy đủ hơn để chảy trong hệ thống tuần hoàn.
4. Tăng sự bài tiết của renin bởi các thận và sự hình thành của angiotensin II, thành phần mà làm co các tiểu động mạch ngoại vi và cũng gây ra sự giảm bài tiết muối và nước bởi các thận, cả hai tác động đều giúp ngăn cản sự tiến triển của shock
5. Tăng sự bài tiết vasopressin (hormone chống bài niệu) bởi thùy sau tuyến yên, thành phần mà làm co các tiểu động mạch và các tĩnh mạch ngoại vi và tăng đáng kể sự giữ lại nước bởi các thận.
6. Tăng sự bài tiết epinephrine và norepinephrine bởi tủy thượng thận, thành phần mà làm co các tiểu động mạch và các tĩnh mạch ngoại vi và làm tăng tần số tim.
7. Các cơ chế đền bù mà giúp đưa thể tích máu quay trở lại mức bình thường, bao gồm sự hấp thu của các lượng dịch lớn từ đường ruột, sự hấp thu của dịch vào trong các mao mạch máu từ các khoảng kẽ của cơ thể, sự bảo tồn của muối và nước bởi các thận và tăng cảm giác khát và thèm ăn muối, điều mà khiến một người uống nước và ăn các thức ăn có muối nếu như họ có khả năng.
Các phản xạ giao cảm và tăng bài tiết catecholamines bởi tủy thượng thận cung cấp sự hỗ trợ nhanh trong việc đưa đến sự hồi phục bởi vì chúng trở nên hoạt hóa tối đa trong vòng 30 giây đến một vài phút sau khi mất máu.
Các cơ chế angiotensin và vasopressin cũng như là sự giải tỏa sức căng nghịch mà gây ra sự co của các mạch máu và các nơi tích trữ máu tĩnh mạch, tất cả đều cần 10 đến 60 phút để đáp ứng một cách hoàn toàn nhưng chúng hỗ trợ một cách đáng kể trong việc tăng áp suất động mạch hoặc tăng áp suất đổ đầy tuần hoàn, bằng cách đó, làm tăng sự hồi lưu của máu về tim.
Cuối cùng, sự tái điều chỉnh thể tích máu bằng sự hấp thu của dịch từ các khoảng kẽ và đường ruột, cũng như là từ sự tiêu hóa và hấp thu qua đường miệng của các lượng muối và nước tăng thêm, có thể cần 1 đến 48 giờ, nhưng sự hồi phục cuối cùng sẽ diễn ra, làm cho shock không trở nên đủ nặng để đi vào trong giai đoạn tiến triển.
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!




































