Chức năng của các van tim đã được nói đến trong bài viết trước khi mà chúng ta chỉ ra rằng đóng các van tim sẽ tạo ra các âm thanh có thể nghe được. Thông thường, không có âm thanh có thể nghe được xuất hiện khi các van mở. Trong loạt bài viết này thì chúng ta sẽ bàn luận đến các yếu tố mà gây ra các tiếng trong tim dưới các điều kiện bình thường và bất thường. Sau đó chúng ra sẽ bàn luận đến các thay đổi tuần hoàn tổng quan mà xảy ra khi các khiếm khuyết bẩm sinh hay van tim xuất hiện.
Các tiếng tim
Các tiếng tim bình thường
Khi nghe một tim bình thường bằng một ống nghe, chúng ra có thể nghe ra tiếng thường được mô tả là “lub, dub, lub, dub”. Tiếng “lub” thường liên quan với sự đóng của các van nhĩ – thất vào đầu thời kỳ tâm thu và tiếng “dub” thường liên quan với sự đóng của các van bán nguyệt (các van động mạch chủ và động mạch phổi) vào cuối thời kỳ tâm thu. Tiếng “lub” được gọi là tiếng tim đầu tiên (first heart sound), và tiếng “dub” được gọi là tiếng tim thứ hai (second heart sound) bởi vì chu kỳ bơm máu của tim bình thường được xem là bắt đầu khi các van nhĩ – thất đóng vào đầu thời kỳ tâm thu thất.
Tiếng tim đầu tiên thì liên quan với sự đóng của van nhĩ – thất. Nguyên nhân chính của tiếng tim đầu tiên là sự rung động của các van căng ngay sau khi đóng, cùng với sự rung động của các thành tim lân cận và các mạch máu lớn quanh tim. Nghĩa là, trong quá trình tạo ra tiếng tim đầu tiên, sự co của các tâm thất đầu tiên sẽ gây ra sự chảy ngược lại đột ngột của dòng máu đến các van nhĩ – thất (các van ba lá và hai lá), làm cho chúng đóng và phồng về phía tâm nhĩ cho đến khi các thừng gân đột ngột làm ngừng sự phồng ngược vào trong tâm nhĩ. Tính căng đàn hồi của các thừng gân và các van sau đó làm cho máu dội ngược về phía trước lại vào trong mỗi tâm thất tương ứng. Cơ chế này làm cho máu và các thành tâm thất, cũng như là các van căng, rung động và gây ra sự rung động hỗn loạn trong máu. Các rung động đi qua các mô lân cận đến thành ngực, nơi mà chúng có thể được nghe dưới dạng âm thanh bằng cách sử dụng ống nghe.
Tiếng tim thứ hai thì có liên quan với sự đóng của các van động mạch chủ và động mạch phổi. Tiếng tim thứ hai có nguồn gốc từ sự đóng đột ngột của các van bán nguyệt (các van động mạch chủ và động mạch phổi) ở cuối kỳ tâm thu. Khi các van bán nguyệt đóng, chúng nhô ngược về phía các tâm thất và sự căng đàn hồi của chúng đưa dòng máu quay trở lại vào trong các động mạch, điều này gây ra một giai đoạn ngắn của sự dội của máu qua lại giữa các thành động mạch và các van bán nguyệt, cũng như là giữa các van này và các thành tâm thất. Các rung động xảy ra trong các thành động mạch sau đó được truyền chủ yếu dọc theo các động mạch. Khi các sự rung động của các mạch máu hay các tâm thất tiếp xúc với một thành phần cộng hưởng, như thành ngực, chúng tạo ra âm thanh mà có thể nghe được nhờ sử dụng một ống nghe.
Thời gian và cao độ của các tiếng tim đầu tiên và thứ hai. Thời gian của mỗi tiếng tim thì hơi nhiều hơn 0.1 giây, với tiếng đầu tiên là khoảng 0.14 giây và tiếng thứ hai là khoảng 0.11 giây. Nguyên nhân cho tiếng thứ hai ngắn hơn là các van bán nguyệt thì căng hơn so với các van nhĩ thất, vì thế, chúng rung động trong một khoảng thời gian ngắn hơn so với các van nhĩ – thất.
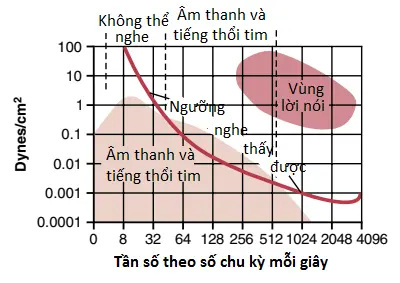
Khoảng tần số (cao độ) có thể nghe được trong các tiếng tim đầu tiên và thứ hai, được thể hiện trong Hình 1, bắt đầu ở tần số thấp nhất mà tai có thể phát hiện, khoảng 40 chu kỳ/giây và tăng lên đến khoảng trên 500 chu kỳ/giây. Khi một thiết bị điện tử đặc biệt được sử dụng để ghi lại các âm thanh này thì phần lớn âm thanh được ghi lại là ở các tần số và mức âm thanh bên dưới khoảng nghe được, giảm xuống 3 đến 4 chu kỳ/giây và đạt tối đa ở khoảng 20 chu kỳ/giây, như được minh họa bởi khu vực tô màu dưới trong Hình 1. Vì lý do này, các phần lớn của các tiếng tim có thể được ghi lại về mặt điện tử học bởi các tâm thanh đồ, mặc dù chúng không thể được nghe bởi ống nghe.
Tiếng tim thứ hai bình thường có một tần số cao hơn so với tiếng tim đầu tiên vì 2 lý do: (1) độ căng của các van bán nguyệt so với độ căng thấp hơn nhiều của các van nhĩ – thất; và (2) hệ số đàn hồi lớn hơn của các thành động mạch căng, tạo ra các buồng rung động chủ yếu cho tiếng tim thứ hai, so với các buồng thất lỏng lẻo và ít đàn hồi hơn nhiều mà cung cấp hệ thống rung động cho tiếng tim đầu tiên. Bác sĩ lâm sàng sử dụng các sự khác biệt này để phân biệt các đặc tính đặc trưng của hai tiếng tim tương ứng.
Tiếng tim thứ ba xuất hiện ở đầu của một phần ba giữa thời kỳ tâm trương. Đôi khi, một tiếng tim thứ ba trầm, ngắn được nghe thấy ở đầu của một phần ba giữa kỳ tâm trương. Một sự giải thích hợp lý nhưng chưa được chứng minh của tiếng tim này là sự dao động của máu qua lại giữa các thành của các tâm thất được khởi đầu bởi một dòng máu đột ngột từ tâm nhĩ. Điều này thì tương tự với việc nước chảy từ vòi vào trong một bao giấy, với dòng nước đột ngột chảy vào dội qua lại các thành của bao giấy để gây ra các sự rung động trong các thành của nó. Nguyên nhân tiếng tim thứ ba không xuất hiện cho đến một phần ba giữa của kỳ tâm trương được cho là trong thời kỳ đầu của tâm trương, các tâm thất không chứa đủ máu để tạo ra thậm chí là sức căng đàn hồi nhỏ cần cho sự dội ngược của máu. Tần số của âm tiếng tim này thường thấp đến nỗi tai không thể nghe thấy nhưng nó thường có thể được ghi lại trong tâm thanh đồ. Tiếng tim thứ ba có thể xuất hiện một cách bình thường ở trẻ em, thiếu niên và những người trưởng thành trẻ tuổi nhưng thường chỉ điểm cho suy tim ở những người già.
Sự co tâm nhĩ – tiếng tim thứ tư. Một tiếng tim tâm nhĩ đôi khi có thể được ghi lại trong tâm thanh đồ nhưng nó có thể hầu như không bao giờ nghe được bằng ống nghe bởi vì sự yếu và tần số rất thấp của nó – thường là 20 chu kỳ/giây hoặc thấp hơn. Âm thanh này xuất hiện khi tâm nhĩ co và có lẽ nó được gây ra bởi sự đi vào nhanh của máu vào trong các tâm thất, điều này sẽ khởi động cho các rung động tương tự với tiếng tim thứ ba. Một tiếng tim thứ tư thường gặp ở những người mà nhận được lợi ích từ sự co bóp của tâm nhĩ cho sự đổ đầy tâm thất do giảm độ giãn nở của thành thất và tăng sức cản đối với sự đổ đầy tâm thất. Ví dụ, một tiếng tim thứ từ thường được nghe thấy ở những bệnh nhân lớn tuổi có phì đại tâm thất trái.
Các khu vực bề mặt ngực để nghe các tiếng tim bình thường. Nghe các âm thanh trên cơ thể, thường với sự hỗ trợ của một ống nghe, được gọi là sự nghe bệnh hay thính chẩn (auscultation). Hình 2 cho thấy các khu vực của thành ngực mà từ đó các tiếng van tim khác nhau có thể được phân biệt tốt nhất. Mặc dù các tiếng từ tất cả các van có thể được nghe từ các khu vực này nhưng các bác sĩ tim mạch phân biệt các âm thanh từ các van khác nhau bởi một quá trình loại trừ. Nghĩa là, các bác sĩ sẽ di chuyển ống nghe từ một khu vực đến một khu vực khác, chú ý đến độ lớn của các âm thanh ở các khu vực khác nhau và dần biết được các thành phần âm thành từ mỗi van.
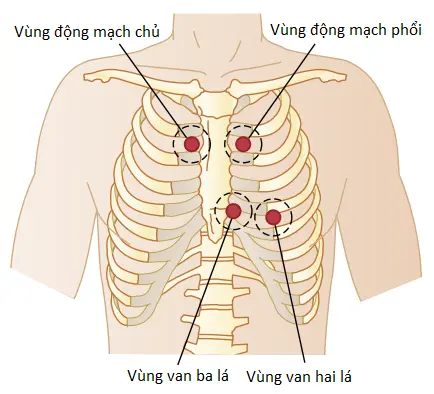
Các khu vực để nghe các tiếng tim khác nhau thì không phải nằm trực tiếp trên chính các van tim. Khu vực van động mạch chủ thì hướng lên trên dọc theo động mạch chủ do sự lan truyền âm thanh lên động mạch chủ và khu vực van động mạch phổi thì hướng lên trên dọc theo động mạch phổi. Khu vực van ba lá thì nằm trên thất phải và khu vực van hai lá thì nằm trên đỉnh của thất trái, là phần tim gần bề mặt của ngực nhất; tim được xoay sao cho phần còn lại của thất trái nằm ở phía sau hơn.
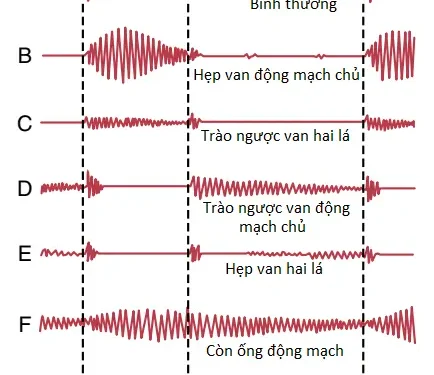
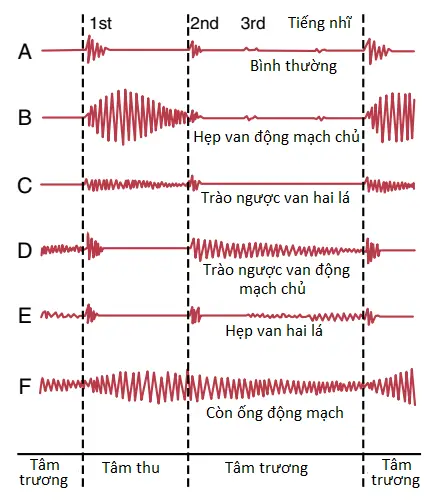
Tâm thanh đồ (phonocardiogram). Nếu như một microphone được thiết kế một cách đặc biệt để phát hiện âm thanh tần số thấp được đặt trên lồng ngực thì các tiếng tim có thể được khuếch đại và ghi lại bởi một máy ghi tốc độ cao. Sự ghi lại này được gọi là sự ghi lại tâm thanh đồ (phonocardiogram) và các tiếng tim xuất hiện như là các sóng, như được thể hiện bởi sơ đồ trong Hình 3. Sự ghi lại A là một ví dụ của các tiếng tim bình thường, cho thấy các sự rung động của các tiếng tim thứ nhất, thứ hai và thứ ba và thậm chí là tiếng tim tâm nhĩ rất yếu. Đặc biệt chú ý rằng là các tiếng tim thứ ba và tâm nhĩ là các tiếng rất trầm. Tiếng tim thứ ba chỉ có thể được ghi lại trong 1/2 đến 1/3 dân số, và tiếng tim tâm nhĩ có thể được ghi lại có lẽ trong 1/4 dân số.
Các tổn thương van tim
Các tổn thương van tim do thấp
Sốt thấp khớp (rheumatic fever) là một bệnh tự miễn mà trong đó các van tim dường như bị tổn thương hay bị phá hủy. Bệnh thường được khởi động bởi một chất độc liên cầu.
Trình tự các sự kiện hầu như luôn luôn bắt đầu với một tình trạng nhiễm khuẩn liên cầu được gây ra đặc biệt bởi nhóm liên cầu tan huyết nhóm A. Các vi khuẩn này ban đầu gây ra một đau họng, sốt tinh hồng nhiệt (sốt Scarlet) hay nhiễm trùng tai giữa. Tuy nhiên, các liên cầu cũng giải phóng một số proteins khác nhau mà để chống lại chúng thì hệ thống võng nội mô của người sản xuất ra các kháng thể. Các kháng thể phản ứng không chỉ với protein liên cầu mà còn với các mô protein khác của cơ thể, thường gây ra tổn thương miễn dịch nghiêm trọng. Các phản ứng này sẽ tiếp tục diễn ra miễn là các kháng thể còn tồn tại trong máu – 1 năm hoặc lâu hơn.
Sốt thấp khớp đặc biệt gây ra tổn thương trong các khu vực nhạy cảm, như các van tim. Độ tổn thương van tim thì có liên quan thuận với nồng độ và mức độ dai dẳng của kháng thể. Các nguyên lý miễn dịch mà liên quan với loại phản ứng này sẽ được nói đến trong các bài viết sau và được lưu ý ở một bài viết khác là viêm cầu thận cấp của các thận cũng có một cơ sở miễn dịch tương tự.
Ở những người mắc sốt thấp khớp, các tổn thương lớn dạng củ, có tơ huyết, chảy máu phát triển dọc theo các bờ viêm của các van tim. Bởi vì van hai lá trải qua nhiều chấn thương hơn trong suốt quá trình hoạt động so với các van khác nên nó là van thường bị tổn thương nghiêm trọng nhất và van động mạch chủ là van bị tổn thương thường xuyên thứ hai. Các van tim phải – nghĩa là các van ba lá và van động mạch phổi – thường bị ảnh hưởng ít nghiêm trọng hơn nhiều, có thể là bởi vì các áp lực áp suất thấp mà tác động lên các van này thì nhỏ so với các áp lực áp suất cao mà tác động lên các van tim trái.
Các tổn thương của sốt thấp khớp cấp thường xuất hiện trên các lá van lân cận cùng lúc, vì thế, các bờ của các lá van trở nên bị kẹt vào nhau. Sau đó, nhiều tuần, nhiều tháng hay nhiều năm sau, các tổn thương trở thành mô sẹo, là các phần dính vĩnh viễn của các lá van kế cận. Ngoài ra, các bờ tự do của các lá van, mà bình thường mỏng nhẹ và vỗ tự do, thường trở thành các khối sẹo cứng.
Một van mà trong đó các lá van dính với một lá van khác nhiều đến nỗi máu không thể chảy qua nó một cách bình thường được gọi là bị hẹp (stenosed). Ngược lại, khi các bờ của van bị phá hủy bởi các mô sẹo đến mức chúng không thể đóng khi các tâm thất co thì trào ngược (regurgitation) máu sẽ xảy ra khi van đáng nhẽ là được đóng lại. Sự hẹp thường không xảy ra khi mà không có sự kèm theo của ít nhất một ít mức độ trào ngược và ngược lại.
Sự già đi và hẹp van động mạch chủ
Khi già đi, van động mạch chủ thường dày lên, trở nên vôi hóa và cứng hơn và có thể làm tắc một phần lối ra từ tâm thất trái. Với sự tăng lên của tuổi thọ dự kiến và sự già đi của dân số, hẹp van động mạch chủ (aortic valve stenosis) trở thành bệnh van tim thường gặp nhất.
Sự hẹp của một van động mạch chủ mà bình thường trước đây thường được gọi là sự hẹp van động mạch chủ vôi hóa do tuổi già(senile calcific aortic valve stenosis), được đặc trưng bởi sự lắng đọng calcium và sự vôi hóa của van, điều mà dẫn đến sự hẹp của lỗ van động mạch chủ. Như một đáp ứng đền bù với sự tăng tải trọng lên tim bởi van động mạch chủ bị hẹp thì thất trái trải qua sự phì đại đồng tâm (concentric hypertrophy) Loại phì đại này thì liên quan với sự tăng độ dày thành thất, điều mà cho phép tim bơm máu với sức bơm máu lớn hơn để chống lại đường ra bị tắc một phần. Sau đó, một gradient áp suất tăng lên sẽ phát triển qua van bị vôi hóa, đạt đến 75 đến 100 mm Hg trong các trường hợp hẹp van động mạch chủ nghiêm trọng.
Tâm thất trái phì đại cũng trở nên xơ hóa hơn và có khuynh hướng bị thiếu máu do sự tưới máu vi tuần hoàn giảm, mặc dù một số bệnh nhân cũng có thể mắc xơ vữa động mạch của các động mạch vành. Phân suất tống máu có thể là bình thường và bệnh nhân có thể duy trì cung lượng tim đầy đủ dưới các điều kiện nghỉ ngơi, nhưng thậm chí với sự gắng sức trung bình, các triệu chứng của suy tim có thể xuất hiện. Khi sự hẹp dần dần nặng lên thì có các sự suy giảm trong chức năng tâm thu và sự mất khả năng của thất trái trong việc tạo ra đủ áp suất để bơm máu một cách hiệu quả chống lại tải trọng tạo ra bởi sự tắc van động mạch chủ một phần. Kết quả, các triệu chứng của suy tim sung huyết xuất hiện, với các sự giảm trong thể tích nhát bóp và cung lượng tim.
Sự hẹp van động mạch chủ do vôi hóa thường không trở nên đủ nặng để gây ra lưu tâm lâm sàng cho đến sau tuổi 70. Các triệu chứng quan trọng của hẹp van động mạch chủ là đau thắt ngực liên quan đến gắng sức, giảm khả năng dung nạp vận động và suy tim sung huyết. Khó thở (dyspnea) là do tăng áp suất đổ đầy thất trái hay không có khả năng tăng cung lượng tim đủ cho quá trình vận động. Sự nhận biết và điều trị sớm hẹp van động mạch chủ thì quan trọng bởi vì hẹp van động mạch chủ có triệu chứng không điều trị thì sẽ tiến triển và cuối cùng gây tử vong.
Sự phát triển của các kỹ thuật thay thế van động mạch chủ qua ống thông cung cấp các cơ hội điều trị mới, đặc biệt là đối với các bệnh nhân lớn tuổi, những người mà các thủ thật phẫu thuật truyền thống không thể được thực hiện hoặc có liên quan với nguy cơ cao.
Cảm ơn các bạn đã theo dõi bài viết. Hẹn gặp lại các bạn trong các bài viết tiếp theo nhé !!!